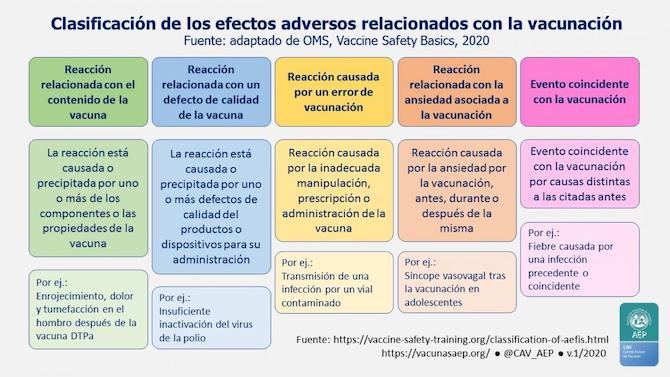
![]()
¿Qué preguntas se hacen los científicos sobre las vacunas frente al SARS Cov 2 causante de CoVid19? Coronavirus
Con sorprendente rapidez, el Reino Unido es el primer país en aprobar una vacuna para COVID-19. El 2 de diciembre, los reguladores del Reino Unido otorgaron una autorización de emergencia a una vacuna de las firmas farmacéuticas Pfizer y BioNTech, solo siete meses después del inicio de los ensayos clínicos. Los trabajadores sanitarios británicos de primera línea, así como el personal de residencias de ancianos y los residentes, podrían recibir sus primeras dosis la próxima semana.
China y Rusia ya han aprobado vacunas, sin esperar a que las inmunizaciones completen la ronda final de pruebas en personas. Se espera que los reguladores de Estados Unidos y la Unión Europea tomen sus decisiones en las próximas semanas.
Las pruebas en más de 43,000 personas han demostrado que la vacuna de Pfizer es 95% efectiva para prevenir enfermedades cuando se mide una semana después de que los participantes reciben su segunda dosis, según la compañía farmaceútica con sede en la ciudad de Nueva York en noviembre cuando junto con BioNTech, en Mainz, Alemania , presentó una solicitud de aprobación de emergencia a la Administración de Alimentos y Medicamentos de EE. UU. (FDA). Hasta ahora, el ensayo ha recopilado datos de solo 170 casos de COVID-19, y la eficacia en el mundo real podría ser menor que en un ensayo, pero sigue siendo un resultado extraordinariamente prometedor «.
La aprobación es un momento histórico. Pero los científicos todavía tienen muchas preguntas sobre cómo funcionarán esta y otras vacunas a medida que se distribuyan a millones de personas.
¿Previenen las vacunas la transmisión del SARS-CoV-2?
Además de la vacuna Pfizer, los reguladores están analizando los datos de una vacuna similar fabricada por Moderna de Cambridge, Massachusetts, y una tercera producida por AstraZeneca de Cambridge, Reino Unido, y la Universidad de Oxford, Reino Unido. Las tres han sido probadas en grandes ensayos clínicos y han demostrado ser prometedoras para prevenir los síntomas de la enfermedad.
Pero ninguna ha demostrado que prevenga la infección por completo o reduzca la propagación del virus en una población. Esto deja abierta la posibilidad de que quienes están vacunados puedan seguir siendo susceptibles a una infección asintomática y puedan transmitir esa infección a otras personas que siguen siendo vulnerables. “En el peor de los casos, la gente camina sintiéndose bien, pero esparciendo virus por todas partes”, según el virólogo Stephen Griffin de la Universidad de Leeds, Reino Unido.
Pfizer ha dicho que sus científicos están buscando formas de evaluar la transmisión del virus en futuros estudios. Por ahora, AstraZeneca y la Universidad de Oxford podrían brindar las primeras pistas sobre si una vacuna puede proteger contra dicha transmisión. Aunque aún no han publicado los resultados completos, su ensayo evaluó de forma rutinaria a los participantes para el SARS-CoV-2, lo que permitió a los investigadores rastrear si las personas se infectaron sin desarrollar síntomas. Los primeros indicios apuntan a que la vacuna podría haber reducido la frecuencia de tales infecciones, lo que sugeriría que la transmisión también podría reducirse.
¿Cuánto tiempo durará la inmunidad inducida por vacunas?
No existe una manera rápida de determinar cuánto tiempo durará la inmunidad al virus SARS-CoV-2, y los investigadores deberán seguir este aspecto muy de cerca en los próximos meses y años.
Ha habido algunos informes de que algunas personas que han tenido un episodio de COVID-19 y han desarrollado anticuerpos contra él pueden experimentar una disminución de los niveles de anticuerpos e incluso una reinfección meses después, pero aún no está claro qué tan prevalente es la reinfección (al menos 27 comprobadas a día de hoy). Hay indicios de que el sistema inmunitario conserva un recuerdo de la infección por coronavirus en forma de células de memoria especializadas que podrían entrar en acción rápidamente si se vuelve a encontrar el virus.
Aún así, será importante que los sistemas de salud pública controlen la inmunidad y sepan cuándo comienza a disminuir. Una forma de hacerlo, además de realizar un seguimiento de las infecciones entre las personas que han recibido las inyecciones, es evaluar sus niveles de anticuerpos y células inmunitarias periódicamente. El seguimiento de cómo cambian estas respuestas inmunitarias podría dar una indicación temprana de cuándo están disminuyendo a niveles preocupantes. Pero la amplia variación en las respuestas inmunitarias de las personas podría convertir en un desafío resolver las circunstancias en las que una vacuna no funciona, y tales estudios deberán rastrear a muchas personas.
¿Cómo funcionan las vacunas en grupos de edad como las personas mayores y los niños?
Los principales ensayos de vacunas hasta ahora han inscrito a decenas de miles de personas, pero para cada uno, las conclusiones sobre la eficacia se extraen de menos de 200 personas que han desarrollado la enfermedad. Como resultado, puede ser difícil dividir los datos para analizar la eficacia en diferentes grupos, como las personas obesas o las personas mayores, sin perder el poder estadístico. “Necesitamos ver más datos en términos de los efectos de las vacunas en diferentes grupos demográficos”, dice Michael Head, investigador de enfermedades infecciosas de la Universidad de Southampton, Reino Unido.
Hay indicios preliminares de que las tres vacunas principales protegen a las personas mayores de 65 años. Pero los investigadores probablemente necesitarán datos del mundo real de un gran número de personas vacunadas antes de que puedan obtener la el detalle demográfico necesario para garantizar que partes de la población quedan poco protegidas.
Todavía no hay datos sobre cómo funcionan las vacunas en niños y mujeres embarazadas. Dichos ensayos a menudo van a la zaga de las pruebas en otros grupos de personas, para garantizar que se hayan recopilado tantos datos de seguridad como sea posible antes de comenzar. El 2 de diciembre, Moderna dio a conocer planes para probar su vacuna en adolescentes.
¿En qué se diferencian las vacunas entre ellas?
Las tres principales vacunas probablemente han superado el objetivo de lograr un 50% de eficacia, y todas parecen ser seguras, según los datos de los ensayos clínicos hasta ahora. Pero puede haber diferencias en qué tan bien funcionan y en qué contextos, eso podría influir drásticamente en el curso de la pandemia.
Las vacunas de Pfizer y Moderna se basan en ARN encapsulado en una partícula lipídica que lo transporta a las células, donde se utiliza como plantilla para generar una proteína viral que estimula el sistema inmunitario. La vacuna de AstraZeneca usa ADN que se transporta a las células dentro de un adenovirus, no relacionado con el coronavirus.
Los primeros datos sugieren que el enfoque de ARN podría ser más eficaz para prevenir el desarrollo de síntomas de enfermedad. Pero existen diferencias sutiles en las respuestas inmunitarias provocadas por cada enfoque. Los investigadores podrían eventualmente encontrar que un enfoque funciona mejor que otro en ciertos grupos de personas, o que uno es mejor para limitar la transmisión.
Las diferencias en los costes y la logística también determinarán qué vacuna es mejor para cada región. Poco después de que el gobierno del Reino Unido anunciara la autorización de la vacuna Pfizer, los funcionarios reconocieron que llevar la vacuna a los residentes en hogares de ancianos individuales sería un desafío, porque debe almacenarse a temperaturas extremadamente bajas (-70 ° C). Las otras dos vacunas no necesitan mantenerse a temperaturas tan bajas, y es probable que la vacuna AstraZeneca sea la más fácil y barata de almacenar.
Las comparaciones entre la efectividad de las diferentes vacunas son importantes y deben hacerse, pero hasta entonces, el camino a seguir está claro, dice Altmann. “Consiga cualquier vacuna que su gobierno pueda comprar”, dice. «Todo lo que quiero es salir de este lío y que mi familia no esté en peligro, y cualquiera de las vacunas de las que estamos hablando nos llevará allí».
¿Podría el virus evolucionar para evadir la inmunidad proporcionada por las vacunas?
Algunos virus, como el virus de la gripe, son conocidos por mutar y mover partes de sus genomas. El genoma del SARS-CoV-2, sin embargo, parece ser bastante estable hasta ahora. La mayoría de las vacunas que se están desarrollando, incluidas las tres que encabezan el grupo, se dirigen a una proteína llamada espiga o de pico (spike), que el virus necesita para infectar las células. Y las respuestas inmunes provocadas por esas vacunas probablemente se dirigirán a múltiples sitios de esa proteína.
Todo esto les da a los investigadores cierta seguridad de que el virus podría no desarrollar formas de evadir la inmunidad. Pero las campañas de vacunación masiva, por primera vez, ejercerán una enorme presión sobre el SARS-CoV-2 para que se adapte y seleccionarán cualquier cepa del virus que pueda escapar de las defensas inmunitarias. “Nunca habíamos visto un virus como este bajo presión selectiva”, dice Griffin. «Así que no sabemos cómo va a responder».
Como resultado, los investigadores necesitarán monitorear muestras de SARS-CoV-2 para detectar signos de cambio, dice Charlie Weller, jefe de vacunas de la organización benéfica de investigación biomédica Wellcome en Londres. «Una vigilancia sólida con muestreo y secuenciación continuos será clave para evaluar cualquier impacto potencial en la salud pública y detectar cualquier mutación», dice, «al igual que la investigación continua para desarrollar la próxima generación de vacunas COVID-19».
Será útil tener preparadas las vacunas contra otros antígenos del virus, en caso de que deban implementarse contra una cepa de SARS-CoV-2 que se podría volver resistente frente a la presión selectiva de las vacunas o de los tratamientos antivirales.
¿Cómo monitorearán los científicos los problemas de seguridad a largo plazo?
«La seguridad del público siempre ha sido siempre prioritaria en nuestras mentes», según June Raine, directora ejecutiva de la Agencia Reguladora de Medicamentos y Productos Sanitarios del Reino Unido (MHRA), en un comunicado que acompañó al anuncio del Reino Unido de que había aprobado la vacuna Pfizer.
La vacuna ha completado solo unos pocos meses del período de prueba clínica de dos años que deberá completar antes de que se apruebe su venta libre en el mercado. Como resultado, los funcionarios de salud, los médicos y las personas que reciben la vacuna estarán atentos a las señales de peligro aún no observadas.
Los ensayos clínicos examinan rigurosamente las vacunas para detectar posibles efectos secundarios con una combinación de autoinforme de los participantes y recopilación de datos por parte de los médicos. La vacuna Pfizer – BioNTech se administra en dos dosis con al menos tres semanas de diferencia. Durante una semana después de cada dosis, los participantes del ensayo controlan su estado de salud mediante un diario electrónico o una aplicación para teléfonos móviles. Se les toman muestras de sangre el día después de recibir una dosis y una semana después para que los investigadores puedan buscar cualquier cosa que pueda indicar una reacción peligrosa.
Los ensayos de Pfizer revelaron que algunos receptores experimentaron dolor en el lugar de la inyección, junto con fiebre, fatiga, dolor muscular y dolores de cabeza, aunque estos síntomas generalmente duraban solo unos pocos días y generalmente no se consideran graves. Pero pueden avivar el miedo. «Cuando la reacción a la vacuna y la enfermedad tienen las mismas características, la gente se preocupa», dice Jerome Kim, director general del Instituto Internacional de Vacunas en Seúl.
La garantía de la MHRA de que la vacuna es segura se basa en el seguimiento de cientos de participantes durante al menos dos meses después de su segunda dosis. Rara vez hay complicaciones graves después de ese punto, dice Kim.
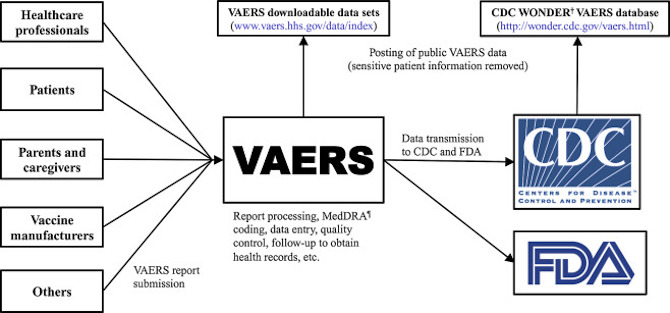
Pero después de que se aprueba una vacuna, ya sea por completo o solo para uso de emergencia, se espera que los médicos continúen informando sobre cualquier reacción adversa. Muchos países tienen algún tipo de programa, como el Sistema de notificación de eventos adversos de vacunas de EE. UU., que recopila informes de síntomas graves después de que las personas reciben una vacuna. Los médicos estadounidenses están legalmente obligados a informar sobre estos síntomas. Para los medicamentos y vacunas COVID-19, el Reino Unido ha establecido un sitio especializado en informes de tarjetas amarillas de coronavirus.
Kim dice que esos sistemas funcionan. “Todavía necesitas una fuerte vigilancia. Estos eventos raros pueden ser importantes ”, dice.
Fuentes.
Traducción de: The UK has approved a COVID vaccine — here’s what scientists now want to know. por
Heidi Ledford,
David Cyranoski
Richard Van Noorden
Nature doi: https://doi.org/10.1038/d41586-020-03441-8
Safety monitoring in the Vaccine Adverse Event Reporting System (VAERS). Vaccine