![]()
Epidemia de meningitis C en Madrid 1997 (4ª parte): algunas cuestiones básicas sobre la vacuna contra el meningococo C
Antes de continuar con el relato de la crisis (que iniciamos con Cuando el Poder se destapa, El Contexto y Algunas cuestiones básicas sobre la epidemiología de la enfermedad meningocócica), debemos fijar algunos conceptos sobre la vacuna contra la meningitis C (la que estaba entonces disponible), como
· ¿Porqué no se vacunaba rutinariamente contra la meningitis C?
· ¿Cuáles eran los puntos débiles y fuertes de la vacuna?
· ¿Cuándo estaba indicado su uso?
· ¿Cómo se evalúa la eficacia de una vacuna? Eficacia y efectividad vacunal
· ¿La vacunación masiva había sido eficaz para controlar epidemias?
¿Porqué no se vacunaba rutinariamente contra la meningitis C?
Como dijimos antes, las únicas vacunas disponibles protegen contra la meningitis A o C. No hay vacuna (accesible) contra el meningococo B, mayoritario en España antes de la crisis.
En aquel entonces (1996-1997) la vacuna disponible era la preparada con polisacárido de la capsula de los meningococos A y C.
Las vacunas de polisacáridos capsulares son de menor eficacia que las vacunas de virus atenuados (ejemplo, polio oral, sarampión, parotiditis, BCG-tuberculosis), ya que generan una respuesta inmunitaria (de tipo humoral) de menor intensidad y duración que la proporcionada por las vacunas atenuadas (respuesta inmunitaria de tipo celular). Éstas últimas aportan una inmunidad muy similar a la obtenida por la infección natural. Especialmente, porque inducen “memoria inmunológica”, es decir al vacunar por segunda o sucesivas veces, se obtiene una respuesta inmunitaria mayor que la primera vez que se vacunó (primovacunación), quedando la persona vacunada protegida, prácticamente de por vida. Igual que cuando pasas la enfermedad y quedas inmunizado para (casi) siempre.
Esto no lo aportaba la vacuna de polisacárido capsular de meningococo A y C.

imagen: www.rena.edu.ve
Puntos débiles y fuertes de la vacuna
Se podía resumir sus puntos débiles y fuertes en que:
· Era escasamente eficaz en niños menores de 2 años y medianamente eficaz en los niños entre 2 y 5 años. Recordemos que estas eran las edades en las que se concentraban la mayoría de los casos de meningitis.
· La protección de los mayores de 5 años era adecuada (recordemos que en situaciones epidémicas, aumenta la proporción de casos en mayores de 5 años)
· La duración de la protección era limitada. Había por lo tanto, que revacunar al año a los niños pequeños y a los 2-3 años, a los mayores de 5 años.
· No protegía contra el meningococo B, mayoritario en España.
· Había resultado eficaz para controlar epidemias de meningitis C en distintos países, especialmente en África. En algunos brotes epidémicos donde se había vacunado masivamente, había sido incluso evaluada la efectividad vacunal, disminuyendo claramente el riesgo de enfermar en niños mayores y adultos jóvenes. Los estudios habían sido publicado en los años precedentes a la crisis: República Checa (1995)[1], Australia (1995)[2] y Québec-Canadá (1996)[3].
Foto: www.campusred.net
Indicaciones de la vacuna
Por ello, no se incluía en los calendarios vacunales (la vacunación rutinaria) y solo se recomendaba en casos de alto riesgo de infección, es decir:
· Epidemia (por enfermedad meningocócica del serogrupo A o C)
· Pacientes con enfermedades que producen disminución de las defensas, como: deficiencias genéticas de properdina y de ciertas fracciones del complemento, asplenia anatómica y funcional (personas sin bazo o sin bazo funcionante), neoplasias hematológicas, como la enfermedad de Hodkins y otras inmunodeficiencias.
· Viajeros a países en situación epidémica
- CDC: Travellers health Yellow Book
http://www2.ncid.cdc.gov/travel/yb/utils/ybGet.asp?section=dis&obj=menin.htm&cssNav=browseoyb
- OMS/WHO: International travel and health
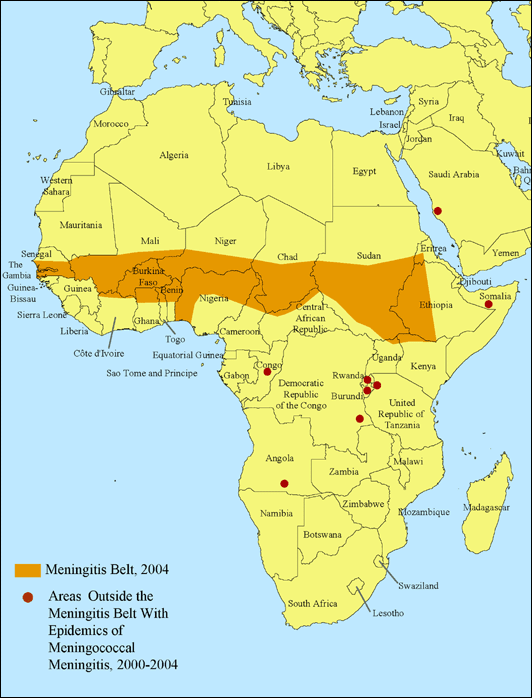
En España, ni siquiera estaba comercializada la vacuna, entre otras razones porque la demanda era mínima (y por lo tanto el negocio) y limitada a los pacientes con enfermedades inmunodepresoras (no muy comunes) y a los viajeros a áreas epidémicas, como el cinturón subsahariano de África. Como habíamos dicho, las ondas epidémicas que se habían producido en España eran por meningococo B (ante el que esta vacuna no era eficaz).
La vacuna ni siquiera se utilizaba (o raramente) para proteger a los contactos íntimos de un caso de meningitis C. Entre otras razones, porque eran poco frecuentes los casos de meningitis C (menos de un 25%) y cuando se producían, no siempre eran diagnosticados como “C”, al haber hospitales que no serogrupaban rutinariamente los meningococos aislados. Además, la vacuna no empezaba a proteger frente a la enfermedad hasta pasadas dos semanas (recordad, que el periodo de maximo riesgo de aparición de casos secundarios es dentro de las 48 horas despues de iniciarse el caso índice).
Las personas que querían la vacuna, tenían que comprarla en la oficina oficial de medicamentos extranjeros de las Comunidades Autónomas (en el caso de Madrid, en
Ya en 1996 se conocía que los laboratorios estaban ensayando con una nueva vacuna “conjugada” (vacuna elaborada «conjugando» los polisacáridos con una proteina portadora y que estimula la memoria inmunológica), que en unos años estaría en el mercado. Tuvimos que esperar hasta el año 2000 para disponer en España de la nueva vacuna conjugada frente al meningococo C, que fue introducida en octubre de 2000 en el calendario vacunal habitual de los niños.
¿Cómo se evalúa la eficacia de una vacuna? Eficacia y efectividad vacunal
Hay dos métodos básicos para evaluar si una vacuna “merece la pena”:
· En el laboratorio: se miden los anticuerpos en sangre de las personas que han sido vacunadas previamente y se comparan con los anticuerpos de personas similares que no han sido vacunadas. A esto se llama eficacia vacunal.
· En condiciones reales: por ejemplo, en situaciones epidémicas, se comparan los casos que se producen en grupos de personas que han sido vacunados con los grupos de personas que no han sido vacunados. A esto se llama efectividad vacunal, para diferenciarlo de la eficacia, medida en condiciones óptimas de laboratorio. En este caso, la efectividad se evalúa en condiciones reales (teniendo en cuenta factores como las condiciones de almacenamiento, administración y cobertura de vacunas).
Teóricamente, la eficacia vacunal, debe coincidir con la efectividad vacunal, pero no es infrecuente los casos en que la eficacia de una vacuna (medida en condiciones de laboratorio) es peor que la efectividad estimada (en condiciones reales), y viceversa.

Una vez, que conocemos el contexto socio-político y económico de la crisis y unas nociones básicas sobre la epidemiología de la enfermedad meningocócica y sobre las indicaciones de la vacuna, entonces disponible, contra la meningitis C, en los próximos capítulos, relataremos la crisis en sus cuatro periodos:
· De 1 de agosto al 27 de noviembre de 1996: Cuando las luces rojas se encienden
· Del 27 de noviembre de 1996 al 14 de febrero de 1997: ¿Qué debemos hacer? y ¿Qué podemos hacer?
· Del 14 de febrero al 1 de octubre de 1997: “Entre la espada y la pared” o “cómo vestir el muñeco”.
· Del 1 de octubre de 1997 al 1 de octubre de 2000: Resolviendo la situación.
Y cerraremos con unas conclusiones finales sobre las lecciones aprendidas de esta crisis.
Javier Segura del Pozo
Médico Salubrista
[1] Kriz P, Vlckoka J, Bobak M.Targeted vaccination with meningococcal polysaccharide vaccine in one district of the
[ Medline ]
[2] Pearce MC , Sheridan JW, Jones DM, Lawrence GW, Murphy DM, Masutti B et al. Control of group C meningococcal disease in australian aboriginal children by mass rifampicin chemoprofilaxis and vaccination. The Lancet 1995; 346: 20-23
[3] De Wals P, Dionne M, Douville M, Boulianne N, Drapeau J, De Serres G. Impact of a mass inmunization campaign against serogroup C meningococcus in the province of Quebec, Canada. Bull World Health Organ 1996;74:407-411.

Que lástima que no la descubrieran antes, nos abriamos ahorrado tantos disgustos.
Particularmente doy gracias a dios ya que mi hija en febrero del año 2000, con solo 8 meses, tuvo una sepsis meningococica y se salvó; pero otros no corrieron con tanta suerte.