![]()
Cómo identificar y tratar las úlceras más habituales
Cuando nos enfrentamos a una úlcera en la piel y queremos decidir el apósito adecuado para curarla, a menudo tenemos dudas de qué combinación utilizar o si es compatible un apósito con otro.
La idea de esta publicación surge a raíz de las Recomendaciones de combinaciones de apósitos de cura en ambiente húmedo del SERGAS. En ella se explica de forma muy gráfica qué apósitos secundarios son compatibles con otros primarios, así como qué apósitos primarios en contacto con la lesión podemos combinar junto con otros también primarios:
Para saber utilizar estos apósitos, es imprescindible saber a qué úlcera nos estamos enfrentando, cómo se ha producido y qué medidas de soporte podemos recomendar al paciente junto con los cuidados de la propia herida.
Identificación del Tipo de Úlcera al que nos enfrentamos
Según el origen de la lesión y el mecanismo que la ha producido, podemos diferenciar varios tipos de úlceras de la piel:
Úlceras por Presión
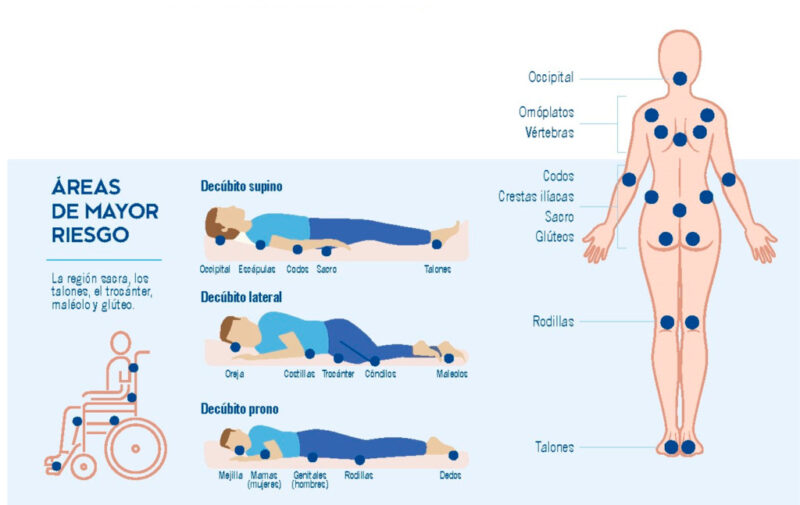
Son aquellas úlceras que las provoca una presión continuada sobre una zona determinada de nuestro cuerpo, durante varias horas o días. Esta presión constante provoca un progresivo daño en las capas de la piel: suelen comenzar como una pequeña rojez o eritema, pero si la presión se mantiene en el tiempo puede llegar a capas más profundas y destruir tejidos progresivamente.
Dependiendo de la postura en la que se encuentre el paciente (tumbado en cama boca arriba, sentado, etc), existen unas zonas de apoyo que son más propensas a producir estas úlceras por presión. Así, por ejemplo en un paciente que pasa la mayor parte del día sentado y que tiene poca movilidad, son habituales las úlceras en el sacro.

Para identificar una úlcera por presión debemos valorar varios aspectos:
- Tipo de paciente: encamado o inmovilizado.
- Estado nutricional: aquellas personas con una pérdida de masa muscular y grasa, en la que se exponen los huesos, especialmente los de la cadera, son propensas a sufrir úlceras.
- Edad avanzada
- Tiempo de evolución: suelen producirse rápido, de un día para otro por una mala postura o incluso una sábana mal colocada.
- Frecuencia de cambios posturales si es una persona inmovilizada o que tiene mucha dificultad para cambiar de postura en cama sin ayuda.
- Humedad de la habitación y de la piel: tanto un dormitorio húmedo como una piel habitualmente húmeda, son dos factores que favorecen la aparición de úlceras.
- Exceso de temperatura y ropa de cama: va ligada a la humedad. Si el paciente suda por un exceso de calor y ropa de cama, fomenta que la piel se humedezca y sea más fácil que aparezcan lesiones.
- Historial previo de úlceras de este tipo.
Úlceras Venosas
Se deben fundamentalmente a un deterioro del sistema circulatorio venoso del paciente.
Las venas de nuestro cuerpo se encargan de devolver la sangre al corazón para que se vuelva a oxigenar, pero si la sangre no regresa con normalidad se acumulará en los tejidos provocando un edema o hinchazón. Es habitual encontrar edemas venosos en las piernas, aunque no se deben confundir con un linfedema o dificultad de drenaje del sistema linfático.
Las úlceras venosas son complicadas de tratar porque hay un problema de base que impide la cicatrización: una mala circulación venosa. Dependiendo del paciente y la zona a tratar, el tiempo estimado es de entre 2 meses y 1 año, aunque algunas pueden cronificar si no existe posibilidad de cirugía u otro tratamiento alternativo.
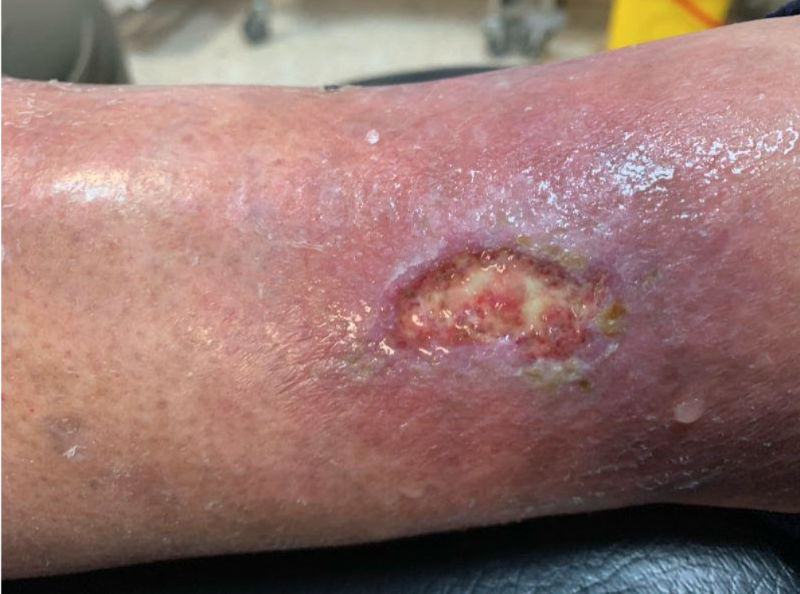
Para identificar una úlcera venosa debemos valorar varios aspectos. La mayoría van encaminados a las úlceras venosas en las piernas, pues es el lugar más habitual:
- Tipo de paciente: encamado o inmovilizado
- Edad del paciente: las personas de edad avanzada tienen mayor predisposición a tener un sistema circulatorio deteriorado
- Localización de la úlcera: en las piernas es habitual encontrarlas en ambos maléolos y por encima del maléolo interno
- Aspecto de la úlcera: en general las úlceras venosas tienen un aspecto húmedo, tamaño variable, con bordes suaves, algo excavados y un color rojo violáceo y brillante.
- Lecho de la herida: lo más habitual es encontrarla con un tejido de granulación que nunca llega a cicatrizar, que se estanca, aunque también pueden presentar esfacelos o tejido necrótico.
- Exudado: si hay infección puede ser purulento.
- Dolor de la zona: suele ser poco dolorosas, salvo que estén infectadas.
- Pulsos presentes en la extremidad.
- Consumo de tabaco.
- Consumo de alcohol.
Es muy importante y prioritario descartar que no nos encontremos ante una úlcera debida a un problema arterial realizando una correcta palpación de pulsos (pedio y tibial posterior) y un Índice Tobillo-Brazo (ITB). Si obtenemos un resultado del ITB < 0,9 significa que hay alteración de la circulación arterial.
Úlceras Arteriales
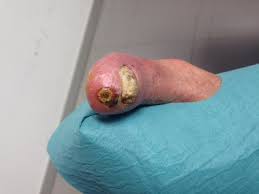
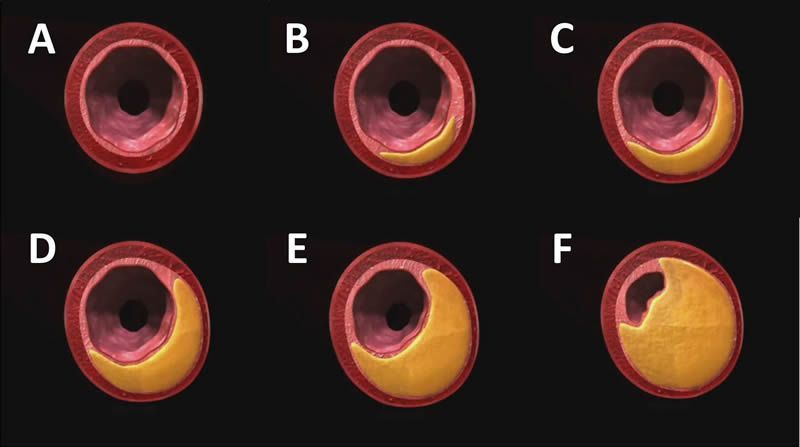
Se deben a la enfermedad arterial periférica (EAP) que es un estrechamiento y endurecimiento de las paredes de las arterias. Ambos fenómenos provocan que la sangre se distribuya por el cuerpo con más dificultad, lo que se traduce en un descenso del flujo sanguíneo.
Las zonas del cuerpo que más afecta la enfermedad arterial periférica son los miembros inferiores. Ahí, en las piernas, es donde encontraremos las úlceras arteriales.
La causa de la EAP es la acumulación de placas de ateroma en las paredes de las arterias, reduciendo así el tamaño de la luz arterial, como vemos en la siguiente imagen:
Algunas características que nos pueden servir para identificar una úlcera de tipo arterial son:
- Tipo de paciente: son habituales en pacientes diabéticos mal controlados o de larga evolución
- Edad: a mayor edad, más probabilidad de afectaciones arteriales.
- Raza: los individuos de raza negra tienen más incidencia que los de raza blanca.
- Tabaco: más del 80 % de los pacientes con enfermedad arterial periférica fuman o han sido fumadores.
- Diabetes: es un factor de riesgo para enfermedad arterial periférica.
- Hipertensión arterial: en el estudio Framingham se demostró un aumento del riesgo de padecer enfermedad arterial periférica de 2,5 a 4 veces mayor
en pacientes con hipertensión. - Localización: dedos de los pies, borde externo del pie, zona plantar o talón, suele ser lo más habitual.
- Aspecto seco: por la isquemia (falta de riego sanguíneo en la zona afectada).
- Lecho de la herida: negro, grisáceo, pálido, con una placa necrótica o con esfacelos.
- Exudado: si hay infección puede ser purulento.
- Tamaño de la úlcera: pequeña y redondeada, inicialmente muy superficiales.
- Dolor en la zona: a diferencia de las venosas, las úlceras arteriales son muy dolorosas.
- Pulsos ausentes: se deben valorar pulsos femoral, poplíteo, tibial posterior y pedio (según nivel de obstrucción).
A nivel de enfermería, una prueba diagnóstica fácil que se puede realizar en centro de salud es el Índice Tobillo-Brazo (ITB) que se calcula dividiendo la presión sistólica medida en el tobillo entre la mayor presión sistólica braquial obtenida. Es decir, para calcular en la pierna derecha el ITB, calcularíamos la presión arterial de dicho miembro inferior y la dividiríamos entre la presión arterial del brazo que más presión nos mida. Hoy en día existen aparatos que realizan este cálculo de forma mucho más cómoda con sólo colocar un manguito de presión en cada pierna y otro en un brazo.
De ese cálculo obtendremos un resultado que podremos interpretar según esta tabla:
| Valor del Índice Tobillo-Brazo | Interpretación |
| > 1,3 | Valor falsamente elevado (sospecha de calcificación arterial) |
| 0,91 – 1,3 | Normal |
| 0,7 – 0,9 | EAP Leve |
| 0,5 – 0,7 | EAP Moderada |
| < 0,5 | EAP Grave |
| > 1,3 o <= 0,9 | Alto riesgo cardiovascular |
Para diferenciar las úlceras venosas de las arteriales, dejamos la siguiente infografía de Enfermería Creativa:

Úlceras en Pacientes Diabéticos
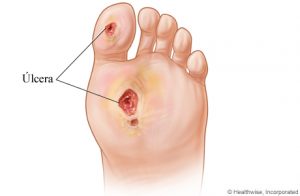
La diabetes mellitus es una enfermedad causada por un elevado nivel de azúcar en sangre. Puede ser tipo I, si el páncreas no produce insulina, o tipo II si el organismo no utiliza adecuadamente la insulina que produce por una resistencia a ella.
La diabetes puede provocar diversas complicaciones, entre las que podemos destacar:
- Alteraciones de la visión (retinopatía diabética)
- Daño o insuficiencia renal
- Daño en los nervios (neuropatía diabética)
- Enfermedad cardíaca
- Problemas dentales: encías inflamadas y con tendencia al sangrado.
- Mayor probabilidad de infecciones
- Problemas en los pies (úlceras de pie diabético)
En el presente artículo nos centraremos específicamente en las úlceras del pie diabético.
Según la Organización Mundial de la Salud, el pie diabético es la presencia de ulceración, infección y/o gangrena en el pie asociada a neuropatía diabética y a diferentes grados de enfermedad vascular periférica como consecuencia de la interacción compleja de diferentes factores inducidos por una hiperglucemia mantenida.
A lo largo de años de evolución, especialmente si hay mal control de la diabetes, se producen daños en los nervios. Estos daños se acentúan en las extremidades inferiores, provocando una pérdida de sensibilidad en el pie y sus dedos. A esto se le conoce como neuropatía diabética.
La neuropatía provoca que la persona tenga dificultad para sentir el dolor, calor, presión o pequeñas rozaduras. Esto favorece que no se perciba si se producen pequeñas lesiones en los pies, o simplemente no se cambie el pie de postura mientras duerme, incrementando así el riesgo de una úlcera.
En las úlceras del pie diabético es fundamental aliviar la presión en la zona. Existen fieltros específicos que se pueden recortar a medida y permiten aliviar la zona ulcerada de la presión para favorecer su cicatrización y cuidados:
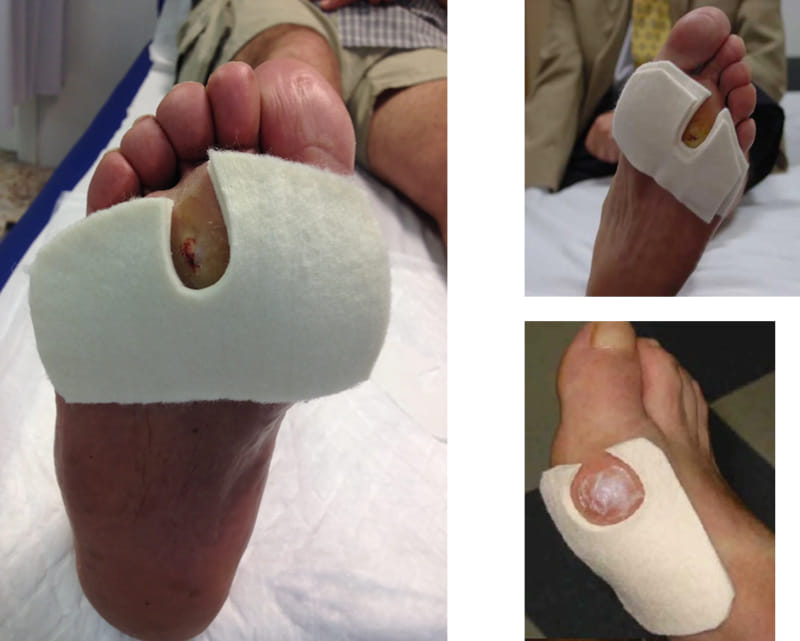
Algunas recomendaciones generales para prevenir las úlceras del pie diabético son:
- Buen control del azúcar en sangre, lo que conlleva una alimentación adecuada y una posible toma de medicación pautada por su médico, si éste así lo ha considerado.
- Higiene diaria de los pies e hidratación.
- Cuidado del pie y uñas por podólogo para eliminar las callosidades y evitar uñas encarnadas
- Uso de calzado adecuado: no puede quedar apretado, no olvidemos que la presión es uno de los problemas a la hora de provocar lesiones en los pies.
- Ante cualquier lesión en los pies acudir a su centro de salud.
- Evaluación de los pies y su sensibilidad con monofilamento de Semmes-Weinstein.
- Revascularización quirúrgica si precisa en caso de enfermedad vascular periférica grave.
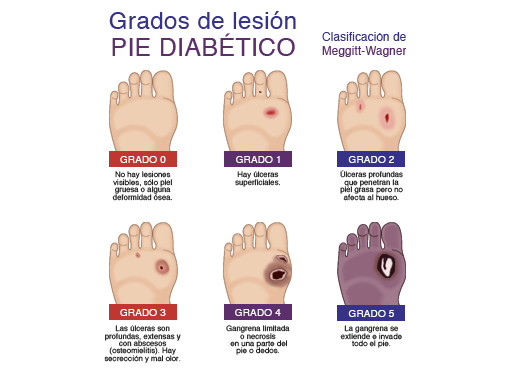
Dentro de las úlceras del pie diabético existe una clasificación de Wagner que nos sirve para establecer un estadío o fase en la que se encuentra y también valorar su evolución:
Las úlceras anteriores son las más habituales en la práctica diaria, pero en ocasiones nos podemos encontrar con otras menos frecuentes:
Úlceras Oncológicas
Son aquellas que se producen en el contexto de un tumor. Su curación dependerá de la evolución de la propia neoplasia.
El tratamiento habitualmente pretende dar soporte, analgesia y confort al paciente porque la curación de la úlcera no dependerá del apósito que coloquemos, sino del tratamiento que esté recibiendo la zona: quimioterapia, radioterapia, inmunoterapia, etc.
Esperamos que este artículo sea de utilidad, pronto crearemos artículos sobre apósitos concretos y combinaciones de apósitos para tratar diferentes úlceras.


[…] Orientar el diagnóstico de las úlceras de las piernas: venosas, arteriales, neuropáticas. Puedes profundizar en el diagnóstico y tratamiento de las úlceras. […]