![]()
Las vacunas contra el coronavirus y los miedos
El Dr. E. Russell Alexander hablando sobre el programa de vacunación masivo frente a la posible epidemia de gripe porcina de 1976, declaró: “Mi opinión es que se debe ser conservador al introducir material extraño en el cuerpo humano. Eso siempre es cierto … especialmente cuando se habla de 200 millones de personas. La necesidad debe estimarse de forma conservadora. Si no se necesita suministrarlo, no lo haga”.. El Dr. Alexander era miembro de un comité sobre prácticas de inmunización que asesoraba a los Centros para el Control y la Prevención de Enfermedades cuando se informó por primera vez sobre la gripe porcina en Fort Dix, Nueva Jersey, en 1976. En 1976, unos 500 soldados se infectaron con gripe porcina en un periodo de pocas semanas. Sin embargo, al final de ese mes, los investigadores encontraron que el virus había, literalmente, «desaparecido misteriosamente».
David Hume Kennerly – Gerald R. Ford Presidential Library: B1874-07A
El Dr. Alexander recomendó precaución y abogó por el almacenamiento de la vacuna contra la gripe, sin lanzar programas de vacunación hasta que se pudiera demostrar que la gripe se había extendido más allá de Fort Dix. Pero el comité decidió actuar rápidamente para cortar el contagio potencial y alrededor de 40 millones de estadounidenses recibieron la vacuna. Un pequeño porcentaje de los tratados desarrollaron el síndrome de Guillain-Barré, un trastorno similar a la polio que causa parálisis, y algunas muertes de pacientes se relacionaron con las vacunas.
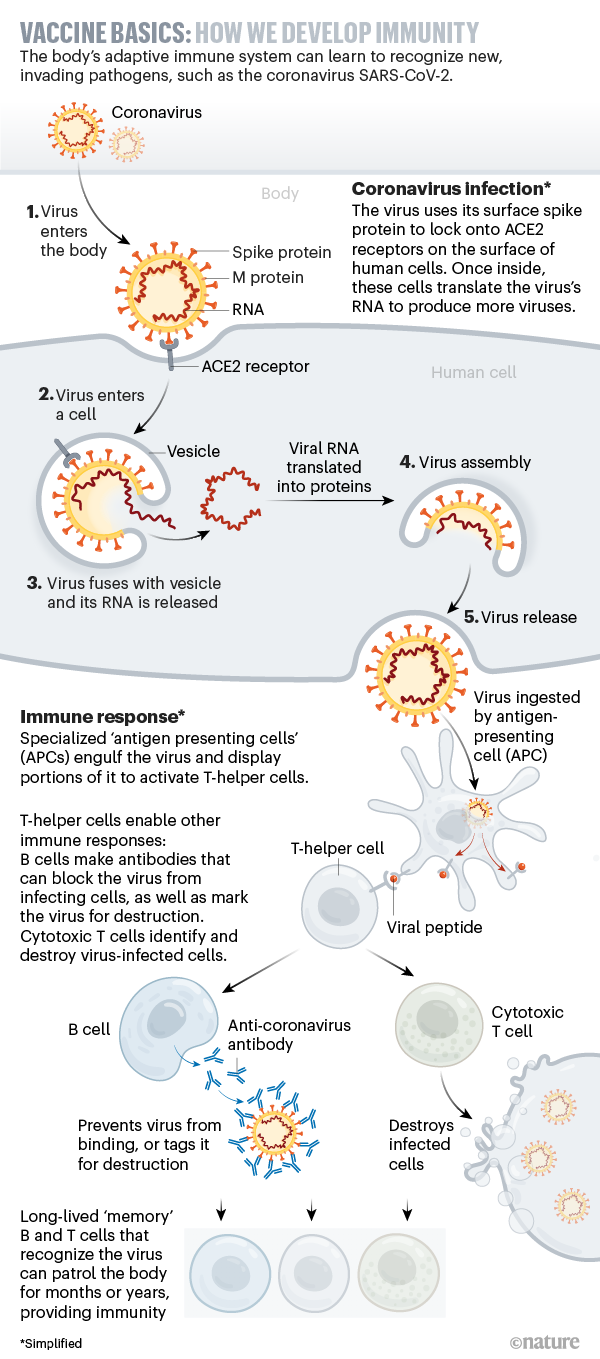
Una vacuna imita la infección para dar al sistema inmune una visión previa de la enfermedad. La vacunación se convirtió en una herramienta de salud pública después de que Edward Jenner demostró en 1796 que la inoculación con la viruela menos virulenta podría prevenir la viruela. Después de la muerte de su hijo por la viruela, Benjamin Franklin lamentó su decisión de no vacunar a su hijo contra ella. Hoy en día, las vacunas son ampliamente acreditadas para la prevención y erradicación de muchas de las enfermedades mortales que antes temían.
Las vacunas preparan el sistema inmune para que genere proteínas que combaten enfermedades llamadas anticuerpos, que buscan y atacan si alguna vez aparece el verdadero virus infeccioso.
Las vacunas tradicionales contra virus son versiones debilitadas del virus completo que no pueden causar la enfermedad; o están hechos de proteínas virales características llamadas antígenos, que luego provocan una respuesta inmune. Un antígeno en el nuevo coronavirus SARS-CoV-2 es la proteína espiga (S), que forma una estructura similar a una corona, a través de la cual el virus se adhiere a las células pulmonares y respiratorias.
Sin embargo, el desarrollo de vacunas basadas en las proteínas virales es un proceso lento debido a las dificultades para producir proteínas puras con estándares médicos en grandes cantidades. Pero ahora los científicos han desarrollado un tipo diferente de vacuna: las vacunas de ARNm.
En lugar de inocular a una persona una vacuna hecha con proteínas del virus, se inyecta ARNm, que es el código biológico que las células leen y traducen para producir sus propias proteínas. Por lo tanto, en lugar de las vacunas tradicionales de proteínas virales, una vacuna de ARNm proporciona una copia sintética del código para sintentizar proteínas individuales del virus, que el cuerpo del huésped utiliza para producir la proteína viral. Al igual que con otras vacunas, la presencia de la proteína inicia el sistema inmunológico del cuerpo para combatir el virus.
Una gran ventaja de las vacunas de ARNm es que los científicos pueden omitir la producción de proteínas en el laboratorio al inyectar directamente las instrucciones moleculares para hacer que la proteína ingrese al cuerpo humano.
Coronavirus. ¿Cómo se están diseñando las vacunas?
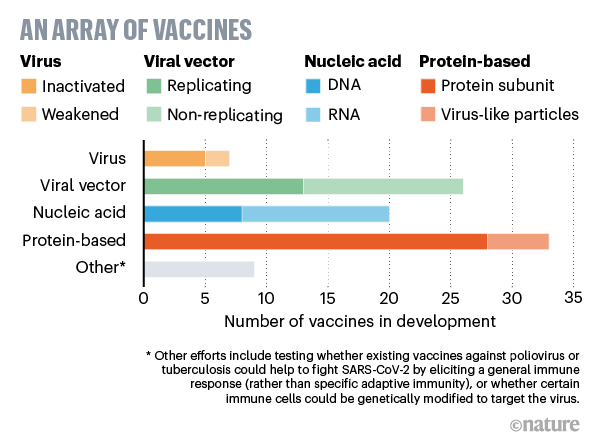
Los científicos están desarrollando más de 100 vacunas contra el coronavirus utilizando una variedad de técnicas, algunas de las cuales están bien establecidas y algunas de las cuales nunca antes han sido aprobadas para uso médico.
La mayoría de estas vacunas se dirigen a las llamadas proteínas de espiga o de punta “Spike” que cubren el virus y lo ayudan a invadir las células humanas. El sistema inmunitario puede desarrollar anticuerpos que se adhieren a las proteínas de la espiga y detienen el virus.
Una vacuna con éxito para el coronavirus SARS-CoV-2 enseñaría al sistema inmunitario de las personas a producir anticuerpos contra el virus sin causar la enfermedad y lanzaría los mecanismos inmunes que impedirían su replicación con lo cual no habría liberación de virus. Es decir una vacuna sin «fugas».
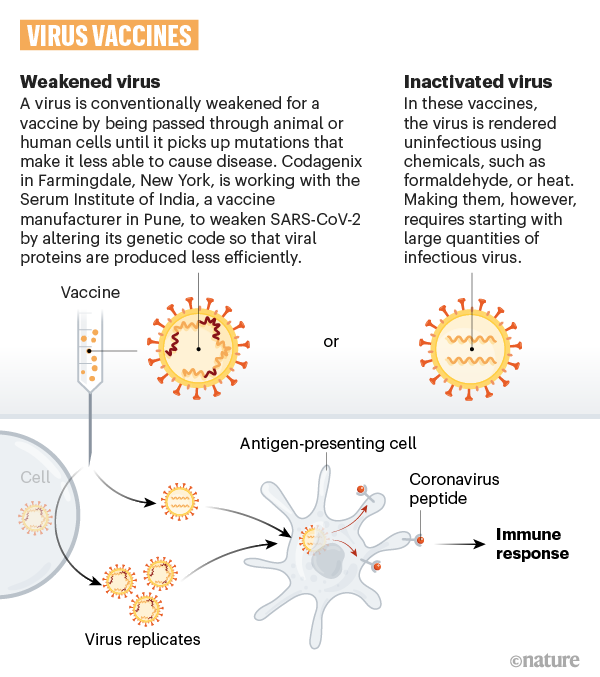
Vacunas de virus enteros
Vacunas que modifican todo el coronavirus para provocar una respuesta inmune.
Vacunas inactivadas y vivas atenuadas
Varios equipos están desarrollando vacunas utilizando el virus en sí mismo, en forma debilitada o inactiva que no puede causar la enfermedad. Muchas vacunas existentes se hacen de esta manera, como las contra el sarampión y la poliomielitis, pero requieren pruebas de seguridad exhaustivas. Hacer estas vacunas significa cultivar virus, en gran cantidad. Las vacunas contra la gripe se cultivan generalmente en huevos de gallina, y otras vacunas se cultivan en fermentadores con células en suspensión. Estos procedimientos pueden necesitar meses para producir un lote de vacunas nuevas.
EJEMPLOS: Las vacunas convencionales contra la gripe, la varicela, el sarampión, las paperas y la rubéola se incluyen en esta categoría.
EMPRESAS QUE DESARROLLAN O HAN DESARROLLADO VACUNAS DE SARS-COV-2: Sinovac en Beijing usa una versión inactivada de SARS-CoV-2.
Vacunas Genéticas
Vacunas que usan parte del código genético del coronavirus.
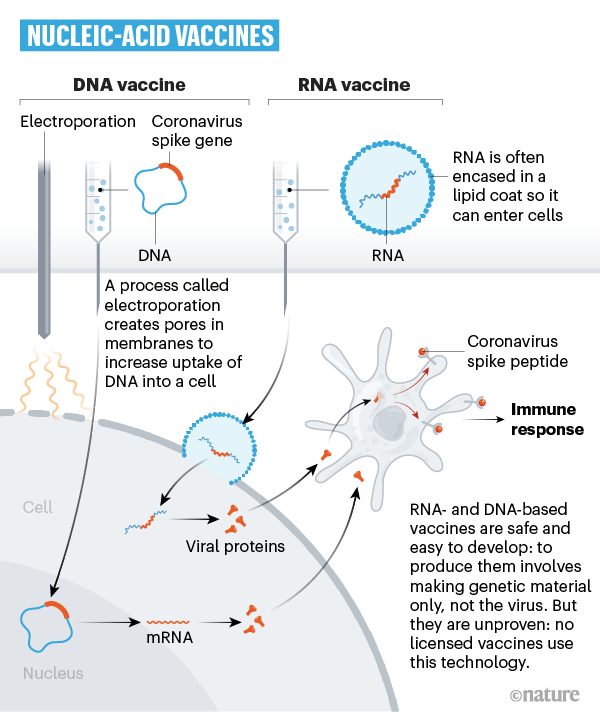
Vacunas de ADN
Varias vacunas experimentales de coronavirus no inoculan virus completos. En cambio, proporcionan instrucciones genéticas para construir una proteína viral. La proteína puede estimular el sistema inmunitario para que produzca anticuerpos y ayudar a montar otras defensas contra el coronavirus.
Uno de estos enfoques genéticos se conoce como vacuna de ADN. Se inocula ADN diseñado en el laboratorio que incorpora algún gen del virus que codifica para que se sinteticen proteínas que serán reconocidas por el sistema inmune.
Las vacunas prototipo de ADN basadas en la proteína espiga protegieron a monos del coronavirus.
EJEMPLOS: Las vacunas de ADN han sido aprobadas para casos veterinarios como el melanoma canino y el virus del Nilo Occidental en caballos. No hay vacunas de ADN aprobadas para su uso en humanos, pero los investigadores están realizando pruebas para ver si pueden ser efectivas para enfermedades como el Zika y la gripe.
EMPRESAS: Inovio y otros.
Vacunas de ARN
Algunos investigadores usan ARN mensajero. Las células leen el ARNm y producen proteínas de pico o espiga (spike) que provocan una respuesta inmune.
Las compañías Pfizer y Moderna completaron recientemente sus fases 3 de ensayos clínicos y están tramitando su empleo de urgencia ante distintas agencias reguladoras del medicamento del mundo. Sus níveles de protección y de seguridad son elevados.
Tanto las vacunas de ARN como las de ADN pueden producirse más rápidamente que las que emplean métodos tradicionales.
EJEMPLOS: No hay vacunas de ARN aprobadas, pero están en ensayos clínicos para MERS y otras enfermedades.
EMPRESAS: Moderna, Pfizer y BioNTech, CureVac y otros.
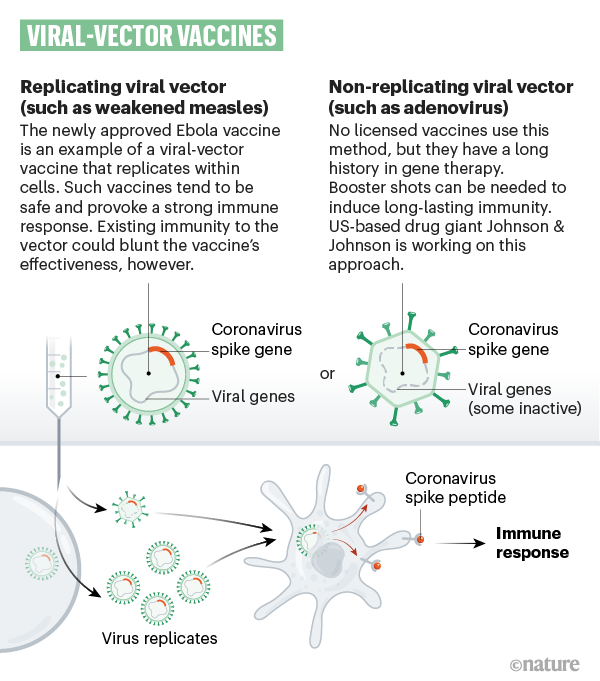
Vacunas de vectores virales
Vacunas que usan un virus para administrar genes de coronavirus en las células.
Vacunas que usan adenovirus u otros virus
Alrededor de 25 grupos están trabajando en vacunas de vectores virales. Un virus como el sarampión o el adenovirus está genéticamente modificado para que pueda producir proteínas de coronavirus en el cuerpo. Estos virus están debilitados para que no puedan causar enfermedades. Hay dos tipos: los que aún pueden replicar dentro de las células y los que no pueden porque los genes clave han sido desactivados.
EJEMPLOS: Se utilizan varias vacunas de vectores de virus para vacunar a los animales contra la rabia y el moquillo. Johnson & Johnson ha desarrollado vacunas contra el H.I.V. y vacunas contra el Ébola con un adenovirus. Ambos han demostrado ser seguros en humanos y ahora están en ensayos de eficacia.
EMPRESAS: Johnson & Johnson, CanSino, Astra Zeneca-Universidad de Oxford, Sputnik y otros.
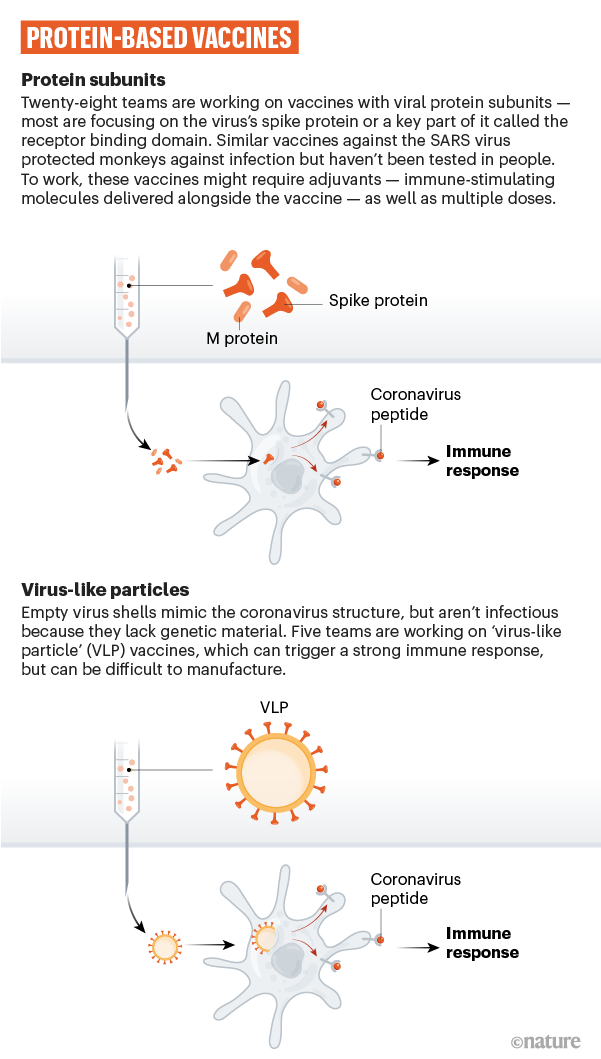
Vacunas a base de proteínas
Vacunas que usan una proteína de coronavirus o un fragmento de proteína
Vacunas de partículas similares a virus
Muchos investigadores quieren inyectar proteínas de coronavirus directamente en el cuerpo. También se pueden usar fragmentos de proteínas o capas proteicas que imitan la capa externa del coronavirus. No pueden causar enfermedades porque no son virus reales, pero el sistema inmunitario se activa al reconocerlas como proteínas del coronavirus.
EJEMPLOS: La vacuna contra el VPH entra en esta categoría.
EMPRESAS: Medicago, Doherty Institute y otros.
Vacunas recombinantes
Se inserta el gen de un virus en células como las de la levadura, que producirían proteínas virales. Se podrían recoger y utilizarse en una vacuna. Una vacuna de coronavirus de este diseño contendría proteínas de espiga enteras o pequeños trozos de la proteína.
EJEMPLOS: Esta categoría incluye algunas vacunas contra el herpes zóster y la hepatitis B.
EMPRESAS: Novavax y otros.
Ensayos de la industria
Más del 70% de los grupos que lideran los esfuerzos de investigación de vacunas son de empresas industriales o privadas. Los ensayos clínicos comienzan con pequeños estudios de seguridad en animales y personas, seguidos de ensayos mucho más grandes para determinar si una vacuna genera una respuesta inmune.
Fuentes
Draft landscape of COVID-19 candidate vaccines. WHO.
Developing Therapeutics and Vaccines for Coronaviruses
Developing Covid-19 Vaccines at Pandemic Speed
An mRNA Vaccine against SARS-CoV-2 — Preliminary Report
Different Approaches to a Coronavirus Vaccine