![]()
Coronavirus. Medios de transporte públicos. Aviones. Trenes. Autobuses. Riesgos.
Aunque me centro en los aviones, creo que estas consideraciones pueden aplicarse a todos los medios de transporte: avión, tren, autobús, metro.
En un avión, las personas se sientan en un espacio cerrado y a escasa distancia de otros pasajeros, durante largos períodos de tiempo, lo que aumenta el riesgo de transmisión de infecciones transmitidas por el aire. Por esta razón, las compañías aéreas imponen restricciones al viaje de los pasajeros con enfermedades contagiosas transmitidas por el aire (por ejemplo, tuberculosis). Normalmente las personas enfermas no viajan, pero no siempre es así. Durante la epidemia del síndrome respiratorio agudo severo (SARS) de 2003, en un vuelo de Hong Kong a Beijing, 22 de 120 personas en el vuelo desarrollaron SARS a partir de un pasajero infectado que falleció al día siguiente del viaje.
Cuando una persona infectada tose o estornuda, expele gotas de saliva, moco u otros fluidos corporales. Si alguna de esas gotas cae sobre ti, o si las tocas y luego, por ejemplo, tocas tu cara, también puedes infectarte.
Estas gotas normalmente caen bastante cerca de donde se originan. Para la gripe se define como riesgo de exposición estar a menos de dos metros de una persona infectada durante 10 minutos o más.
En el artículo de Tomás Pueyo: Coronavirus: los sencillos pasos de baile que todos pueden seguir, se recoge lo siguiente «Las infecciones respiratorias “utilizan” la boca y la nariz para propagarse a través de tres mecanismos:
– “Gotas”: gotas de líquido que expulsa de su boca y tracto respiratorio
– “Aerosoles”: partículas muy pequeñas que se mezclan con el aire y pueden permanecer allí durante horas.
– Superficies: por ejemplo, tose en la mano y usa un pomo de la puerta que alguien más toca después.
En el caso del coronavirus, los científicos pensaron que la mayor parte del contagio tenía lugar a través de las gotas cuando la gente tosía, y que estas gotas caían rápidamente al suelo, poco después de toser y no llegaba a más de 2 metros (6 pies). Si eso hubiera sido cierto, habría significado que la principal forma de infectarse era si alguien tosía cerca de nuestra cara o si tocábamos una superficie contaminada.”
Por eso necesitamos usar mascarilla, para evitar que las personas asintomáticas contaminen las superficies y que las personas sanas las toquen y se lleven el virus a la cara.
[youtube]https://www.youtube.com/watch?v=I5-dI74zxPg[/youtube]
Las enfermedades respiratorias también se pueden propagar a través de las superficies sobre las que aterrizan las gotitas, como los asientos de los aviones y las bandejas. El tiempo que duran esas gotitas depende tanto de la gotita como de la superficie: moco o saliva, porosa o no porosa, por ejemplo. Los virus pueden variar drásticamente en cuanto duran en la superficie, de horas a meses.
También hay evidencia de que los virus respiratorios pueden transmitirse a través del aire en pequeñas partículas secas conocidas como aerosoles.
[youtube]https://www.youtube.com/watch?v=piCWFgwysu0[/youtube]
Este video ilustra cómo las nubes de gotas pueden moverse mucho más de 2 metros sin caerse
[youtube]https://www.youtube.com/watch?v=H2azcn7MqOU[/youtube]
Este video ilustra la investigación realizada sobre gotas, nubes de gotas y cómo podrían infectar a las personas.
[youtube]https://www.youtube.com/watch?v=PxOfcjxinGE[/youtube]
Los investigadores midieron la velocidad de la tos. Incluso a un metro de la boca, las gotas en el centro de la nube de tos se mueven a aproximadamente un metro por segundo (verde). Estas velocidades sugieren que mantenerse a dos metros (seis pies) de distancia de otras personas puede no ser suficiente para evitar que el virus se propague en una tos.
Aparentemente, al toser o estornudar, las gotas se pueden desplazar a más de 2 metros de distancia y no caen tan rápido al suelo. Algunas cayeron, pero muchas permanecieron flotando formando una nube de gotas.»
Para eso están las mascarillas, pero hay que usarlas bien.
A la izquierda mal ajustada, a la derecha bien
[youtube]https://www.youtube.com/watch?v=ul8IeRTobw4[/youtube]
Fuente: Ansys Inc.
¿Cómo se mueve el aire en un avión cuando se produce una tos o un estornudo?
Estornudo
[youtube]https://www.youtube.com/watch?v=I8A5g9_y2HA[/youtube]
SimScale
[youtube]https://www.youtube.com/watch?v=ZlH60lm3mz0[/youtube]
Fuente: Ansys Inc.
Tos
[youtube]https://https://youtu.be/_VSHxkyppFU?t=5[/youtube]
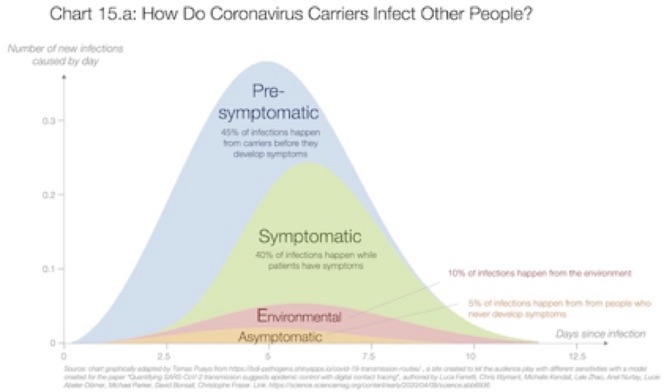
Un gran artículo de la Universidad de Oxford publicado en Science detalla una gran número de experimentos realizados para conocer cómo se propaga el coronavirus de persona a persona. El eje horizontal muestra los días desde la primera infección, y el eje vertical muestra cuántas personas se infectan de diferentes maneras en un día determinado. Por ejemplo, el día 5 después del contagio, los portadores infectan un promedio de personas cercano a 0.4 . La mayor parte proviene directamente de personas que ya son sintomáticas o que pronto lo serán (por lo que se llaman pre-sintomáticas). Una pequeña parte es a través del medio ambiente (probablemente superficies), y la menor proporción proviene de personas que tienen el virus pero que nunca desarrollarán síntomas.
Enlace al trabajo. Enlace a la tabla
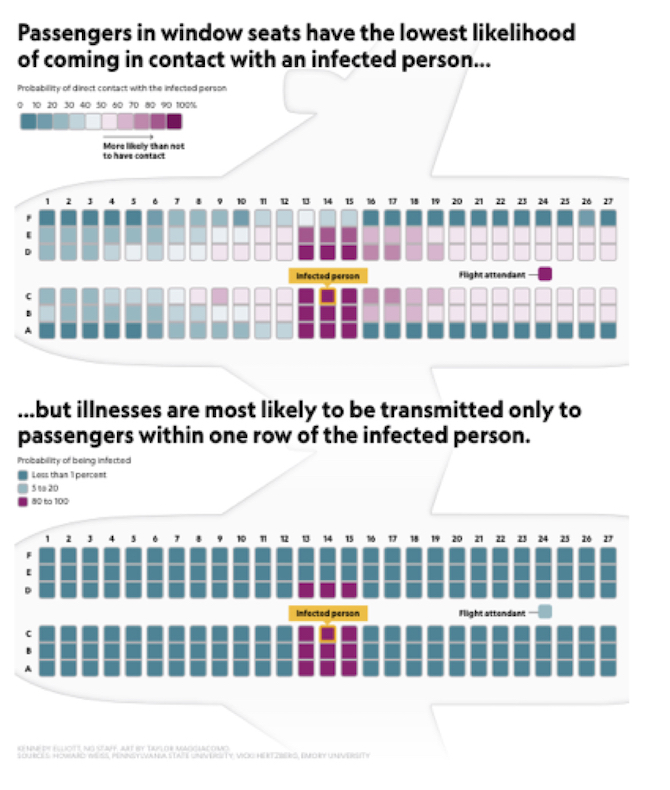
La Organización Mundial de la Salud define que en un avión el contacto con una persona infectada como estar sentado dentro de las dos filas más próximas al asiento de la persona.
Pero las personas no solo están sentadas durante los vuelos, especialmente los que duran más de unas pocas horas. Visitan el baño, estiran las piernas y cogen cosas de los contenedores superiores. De hecho, durante el brote de coronavirus del síndrome respiratorio agudo severo (SARS) en 2003, un pasajero a bordo de un vuelo de Hong Kong a Beijing infectó a personas que se encontraban fuera del límite de dos filas de la OMS. El artículo publicado en el New England Journal of Medicine sugiere que los criterios de la OMS habrían perdido al 45 por ciento de los pacientes con SARS.
El «Equipo de Investigación FlyHealthy» observó el comportamiento de los pasajeros y la tripulación en 10 vuelos transcontinentales de EE. UU. De aproximadamente tres horas y media a cinco horas.
Como reveló el estudio en 2018, la mayoría de los pasajeros abandonaron su asiento en algún momento, generalmente para usar el baño o revisar los contenedores superiores, durante estos vuelos de medio recorrido. En general, el 38 por ciento de los pasajeros abandonaron sus asientos una vez y el 24 por ciento más de una vez. Otro 38 por ciento de las personas permanecieron en sus asientos durante todo el vuelo.
Esta actividad ayuda a identificar los lugares más seguros para sentarse. Los pasajeros que tenían menos probabilidades de levantarse estaban sentados en las ventanas: solo el 43 por ciento se movía en lugar del 80 por ciento de las personas sentadas en el pasillo.
En consecuencia, los pasajeros de los asientos de la ventana tuvieron muchos menos encuentros cercanos que las personas en otros asientos, con un promedio de 12 contactos en comparación con los 58 y 64 contactos respectivos para los pasajeros en los asientos del medio y pasillo.
Elegir un asiento junto a la ventana y no moverse claramente disminuye la probabilidad de entrar en contacto con una enfermedad infecciosa. Pero, como puede ver en el gráfico adjunto, el modelo muestra que los pasajeros en los asientos del medio y del pasillo, incluso aquellos que están dentro del rango de dos asientos de la OMS, tienen una probabilidad bastante baja de infectarse.
Fuente National Geographic.
La situación cambia si la persona enferma es un miembro de la tripulación. Debido a que las azafatas pasan mucho más tiempo caminando por el pasillo e interactuando con los pasajeros, es más probable que tengan encuentros cercanos adicionales, y más largos. Como indicó el estudio, un miembro de la tripulación enfermo tiene una probabilidad de infectar a 4.6 pasajeros, «por lo tanto, es imperativo que el personal de cabina no vuele cuando está enfermo».
La IATA en su informe del 8 de Mayo recoge estas recomendaciones: “La manera principal de interrumpir la propagación de COVID-19 es evitar que las personas tengan contacto cercano entre sí, ya que el método más eficaz de propagación es por inhalación de las gotas exhaladas de una persona infectada. Esta propagación es más eficaz al toser, estornudar o hablar, cara a cara. Todas las medidas empleadas actualmente en todo el mundo para frenar la propagación hacen uso de mantener la distancia entre las personas tanto como sea posible, y la orientación en torno a la distancia ideal oscila entre 1-2 metros (3-6 pies).
Es posible modificar los procesos de facturación en el aeropuerto, inmigración, seguridad, sala de embarque y embarque de tal manera que se garantice dicho distanciamiento físico, y el Consejo Internacional de Aeropuertos (ACI) ha publicado ejemplos de esto.
A bordo de la aeronave, es difícil lograr un alto grado de distanciamiento, a menos que las cargas( de pasajeros) de la aeronave sean tan ligeras que no sean económicas. Sin embargo, existen otras protecciones, incluido el hecho de que todas las personas miran en la misma dirección en lugar de estar cara a cara, generalmente permanecen en su asiento después de abordar, excepto para visitar los baños.
Una posible protección adicional se deriva de la barrera física de los respaldos de los asientos y la dirección del flujo de aire de la cabina que es del techo al piso, a una velocidad mucho mayor que en los edificios públicos, con poco flujo lateral.
La contaminación del aire suministrado se evita de manera confiable por la presencia de filtros HEPA, que se instalan en los aviones modernos que utilizan la recirculación.
Los mayores desafíos para el distanciamiento pueden estar relacionados con el momento en que los pasajeros se mueven, particularmente al abordar, desembarcar y usar los baños.
Las medidas de distanciamiento físico actualmente en uso por las aerolíneas incluyen: gestión del proceso de embarque para minimizar el pasaje de pasajeros; limitar el equipaje de mano; embarque ordenado, ventana primero; asignación de baños para cada área; permitiendo que solo un pasajero a la vez visite el baño.
Las interacciones de la tripulación y los pasajeros cara a cara se evitan colocando previamente los artículos de servicio (alimentos, agua y contenedores de basura) en los asientos antes de abordar. Finalmente, estas medidas pueden complementarse con el uso de cubiertas faciales o máscaras por parte de los pasajeros y la tripulación por igual.
Algunas compañías aéreas actualmente, mientras la cantidad de pasajeros es baja, logran un cierto grado de distanciamiento un asiento vacío o similar distancia entre pasajeros. En un escenario de reinicio de la normalidad, esto sería económicamente inviable. Dados los datos presentados anteriormente con respecto a la transmisión en vuelo de pasajero a pasajero, su justificación sería cuestionable. Sin embargo, puede ser beneficioso dejar asientos vacíos en la región donde la tripulación está sentada cara a cara con los pasajeros.
El informe del CSIC sobre filtros de aire en diferentes sectores industriales y posibilidad de eliminación del virus sars-cov-2 recoge las siguientes conclusiones:
“CONCLUSIONES
– El sistema de ventilación/filtrado de aire en el sector aeronáutico parece estar bien regulado. Los aviones más modernos (Airbus) utilizan filtros de alta calidad HEPA con lo que se puede suponer que la eliminación del virus SARS-CoV-2 es efectiva. No se ha encontrado información sobre si otros tipos de fabricantes de aviones utilicen este tipo de filtros.
– En el caso del sector ferroviario, los filtros utilizados son de calidad intermedia.
– En el sector del automóvil (coches, camiones, autobuses, etc.,) parece que sigue la misma tendencia que en el sector ferroviario. Está más enfocado a la retención de partículas de alto tamaño como polen, polvo, etc.
– En el sector del aire acondicionado para grandes superficies, restaurantes, etc., los filtros están más enfocados a la eliminación de olores utilizando filtros de carbón activo. También tienen filtros antipartículas, pero parece que no del tipo HEPA. Ahora bien, han desarrollado otro tipo de tecnologías que pueden destruir a virus y bacterias mediante la utilización de nanotecnología y, probablemente luz UV.
– En estos 3 sectores, el sistema de filtración debería mejorarse debido a los requerimientos existentes en la actual situación. Por este motivo, es conveniente plantear nuevas soluciones de:
o Filtrado
o Desactivación
o Estrategias combinadas.
– Además, deberían establecerse Protocolos de Ensayos Experimentales en todos los sectores para comprobar
o Capacidad de retención de bioaerosoles de distintos diámetros aerodinámicos.
o Capacidad para desactivar patógenos, entre ellos el virus actual.
o Medidas de seguimiento de la calidad del aire en el interior de los autobuses trenes, etc., colocando dispositivos que permitieran recoger todo tipo de partículas, bacterias y virus presentes mediante la utilización de filtros adecuados y posterior análisis.
– Recomendación y precaución: En estos momentos estamos asistiendo a una masiva implantación de soluciones para higienizar el aire que no siempre cuentan con la garantía adecuada desde el punto de vista de la salud de las personas.”
Lectura recomendada.
1. Mangili A, Gendreau MA (2005). «Transmission of infectious diseases during commercial air travel». Lancet. 365 (9463): 989–96. doi:10.1016/S0140-6736(05)71089-8. PMC 7134995. PMID 15767002.
2. ^ Leder K, Newman D (2005). «Respiratory infections during air travel». Intern Med J. 35 (1): 50–55. doi:10.1111/j.1445-5994.2004.00696.x. PMID 15667469.
3. ^ Olsen SJ, Chang HL, Cheung TY, et al. (2003). «Transmission of the severe acute respiratory syndrome on aircraft». N Engl J Med. 349 (25): 2416–22. doi:10.1056/NEJMoa031349. PMID 14681507.
4. ^ Luna LK, Panning M, Grywna K, Pfefferle S, Drosten C (2007). «Spectrum of viruses and atypical bacteria in intercontinental air travelers with symptoms of acute respiratory infection». J Infect Dis. 195 (5): 675–9. doi:10.1086/511432. PMID 17262708.
5. ^ Brownstein JS, Wolfe CJ, Mandl KD (2006). «Empirical evidence for the effect of airline travel on inter-regional influenza spread in the United States». PLoS Med. 3 (10): 3401. doi:10.1371/journal.pmed.0030401. PMC 1564183. PMID 16968115.
6. ^ Pavia, Andrew T. (2007). «Germs on a Plane: Aircraft, International Travel, and the Global Spread of Disease». Journal of Infectious Diseases. 195 (5): 621–22. doi:10.1086/511439. PMC 7109684. PMID 17262701.
7. Globalization and infectious diseases: A review of the linkagesLance Saker,1MSc MRCPKelley Lee,1MPA, MA, D.Phil.Barbara Cannito,1MScAnna Gilmore,2MBBS, DTM&H, MSc, MFPHMDiarmid Campbell-Lendrum,1D.Phil. «Globalization and infectious diseases: A review of the linkages» (PDF). The WHO.
WHO: Globalization and infectious diseases: A review of the linkages
WHO technical advice for case management of Influenza A(H1N1) in air transport
Here’s how coronavirus spreads on a plane—and the safest place to sit
Coronavirus FAQs: How Risky Is It To Fly? Is There Any Way To Reduce The Risks?

Thanks for sharing this helpful information. The news is very valuable and is very popular.