![]()
Programar en Salud Pública (7): la organización de un programa
Por Javier Segura del Pozo
Médico salubrista
Hoy publicamos la séptima entrega de nuestro Curso Critico de Programación en Salud Pública, dedicada a la organización del programa. Repasaremos qué elementos tenemos que considerar al organizar «nuestro» programa de salud pública (el contexto institucional, el encargo del programa, la fase de diseño, de presentación del programa, su ejecución, seguimiento y evaluación). Estudiaremos dos modelos organizativos: uno más clásico y simple (organización vertical con separación de funciones de programación y de ejecución), y otro más inusual, rico y complejo (organización matricial o por comisiones de programas), en el que se intenta integrar tres dimensiones organizativas: a) la orgánica jerárquica vertical (por jefes y unidades o servicios); b) la funcional-horizontal/ transversal del programa; y c) la de servicios centrales vs. servicios periféricos-territoriales. Finalmente, definiremos los elementos que considero, en base a mi experiencia, llevan a hacer fracasar las organizaciones matriciales.
Elementos organizativos a considerar en el inicio
• El contexto institucional. Nos referimos a las características de la institución que va a impulsar el programa y el momento en el que se encuentra. Desde nuestra visión de la programación como un instrumento de racionalidad y de cambio, es decir como un «vector antiburocrático», la viabilidad del programa dependerá del grado de burocratización de la organización y de la intención de sus dirigentes. Por ello debemos preguntarnos: ¿el programa busca organizar el cambio o solo ordenar lo establecido? Como ya hemos dicho, no será lo mismo programar en «momentos instituyentes» (de fundación, definición y expansión de la institución) que programar en «momentos instituidos» (momentos de asentamiento y conservación de la institución, en los que no se conoce bien el origen, la lógica y la justificación de las rutinas y procedimientos establecidos).
• El encargo. ¿Quién ha encargado el programa? ¿Por qué? ¿Responde a una iniciativa del nivel político o del estamento técnico? ¿Cuál es el problema que pretende resolver o abordar? ¿Por qué se ha “recortado” ese problema (ejemplo, la anorexia nerviosa, la violencia de genero, los piercing, etc.) sobre otros? ¿Por qué aparece el problema en la agenda político-técnica? ¿Responde a una nueva demanda social o a una nueva información sobre la salud en nuestra realidad geográfica e histórica? ¿Es un programa “de moda” o “importado”? ¿Hay otra institución similar a la nuestra en otro lugar con un programa parecido? ¿Quién se encargaba antes de este problema? ¿Qué nuevo papel piensa jugar la institución con esta responsabilidad? ¿A quien se ha encargado? ¿Quién se beneficia de este encargo? ¿Ha habido una labor previa de agencia, influencia o lobby de un grupo de interes de fuera o dentro de la institución para que se haga el programa? ¿Qué grupos profesionales están implicados?
• El grupo de diseño. Sobre todo en programas nuevos, habrá un grupo de personas que tendrán que hacer un diseño inicial del programa. Probablemente, de este grupo salga el futuro responsable y el grupo del seguimiento del programa. El diseño se recogerá en un documento del programa. Es muy importante pensar en los destinatarios de este documento (¿los que encargan el programa, los que lo van a ejecutar, la sociedad y los medios?), para elegir el contenido y el lenguaje adecuados. La mejor opción es hacer documentos diferentes para destinatarios diferentes. También conviene cuidar la presentación del programa (al grupo, a los jefes, a los compañeros, a la población).
• La implementación del programa. La puesta en marcha en los equipos y su seguimiento. El éxito de esta fase dependerá, entre otras cosas, de la existencia de una “masa crítica mínima” de personas que se adhieran a los fines del programa, lo hagan suyo y tengan la suficiente formación y motivación para ejecutarlo.
• La coordinación intersectorial e interinstitucional. La mayoría de los programas de salud publica necesitan contar con la colaboración y alianza de otras instituciones (muchas no pertenecientes al sector salud). El programa debe contemplar, antes de su puesta en marcha, cómo organizar esta coordinación, por lo menos en grandes líneas que luego se irán matizando. ¿En que espacios? ¿Contando con quienes y a que niveles? ¿Cómo, quienes y donde nos reunimos? ¿Con que ordenes del día? ¿Para decidir el que? Aunque no siempre es posible, es deseable que se establezcan previamente acuerdos marco entre las cúpulas organizativas, que faciliten los espacios de coordinación de niveles inferiores (entre niveles de dirección técnica, en niveles territoriales) Las alternativas de colaboración irán desde “repartirse el territorio» (evitar duplicidades, hacer cada uno sus programas y “que no se pisen” entre si) o complementarse (cada uno aborda aspectos diferentes del problema o realiza funciones complementarias), hasta diseñar y ejecutar programas y proyectos comunes (objetivos y evaluaciones comunes y ejecución con los recursos aportados por todos). Es decir: de «la buena vecindad» a la constitución de «un equipo». Las mesas de coordinación de salud escolar de la Comunidad de Madrid han sido un valioso ejemplo de esta experiencia de organización intersectorial e interinstitucional, que lamentablemente “se han dejado morir”.

Dos modelos organizativos
El modelo A: Organización vertical con separación programación y ejecución
La programación y la evaluación del programa es responsabilidad de «los servicios centrales» (ejemplo, servicios de epidemiología, higiene alimentaria, promoción de la salud). La ejecución corresponde a las unidades periféricas (ejemplo, centros de salud o servicios territoriales), que también tienen que registrar los datos para el sistema de información (ver: el sistema de información del programa).
Las principales características de este modelo son:
• Predominio de vínculos orgánicos (jefe-subordinados, unidades centrales-unidades perifericas) sobre los funcionales (responsabilidades y tareas de los programas).
• Los vínculos funcionales suelen ser monoprofesionales (veterinarios “periféricos” con veterinarios de servicios centrales, ídem entre médicos u otras profesiones). Los programas suelen ser tambien “monoprofesionales” (es decir, liderados por un servicio central donde predomina una profesión: veterinarios en higiene alimentaria, médicos en epidemiología y prevención, etc.).
• Necesidad de refuerzo de la protocolización en el nivel de ejecución del programa (que los ejecutores hagan las cosas homogéneamente, minimizar la variabilidad entre ellos)
• Separación diseño-ejecución: lleva a la pobreza en el análisis de los problemas prácticos de la puesta en marcha del programa e impide la riqueza en la evaluación, pues no se tiene en cuenta la opinión de los ejecutores. Favorece una tensión entre “centrales” y “periféricos” que no tienen un espacio común para entenderse y poder ponerse “en el lugar del otro”. Predominan las actitudes paranoicas y los estereotipos: unos (los centrales) son «los listos», los que piensan, «los señoritos» y otros (los perifericos) son los «currantes», los «simples», los que «se escaquean».
• Pobre dinámica “inter” (interprofesional o interdisciplinaria)
• Especificidad territorial no considerada. La protocolización y homogeneización lleva a programas únicos para diferentes territorios y necesidades. Además, al no contar en el diseño con “los periféricos” se dificulta que se tenga en cuenta las peculiaridades de cada territorio y servicio.
• Es una organización menos compleja y más fácil de gestionar si funciona la línea jerárquica y tiene un buen cumplimiento de los protocolos. Suele ser difícil de desarrollar en organizaciones donde predominan los técnicos superiores y en las que la capacidad de análisis del ejecutor es un valor.
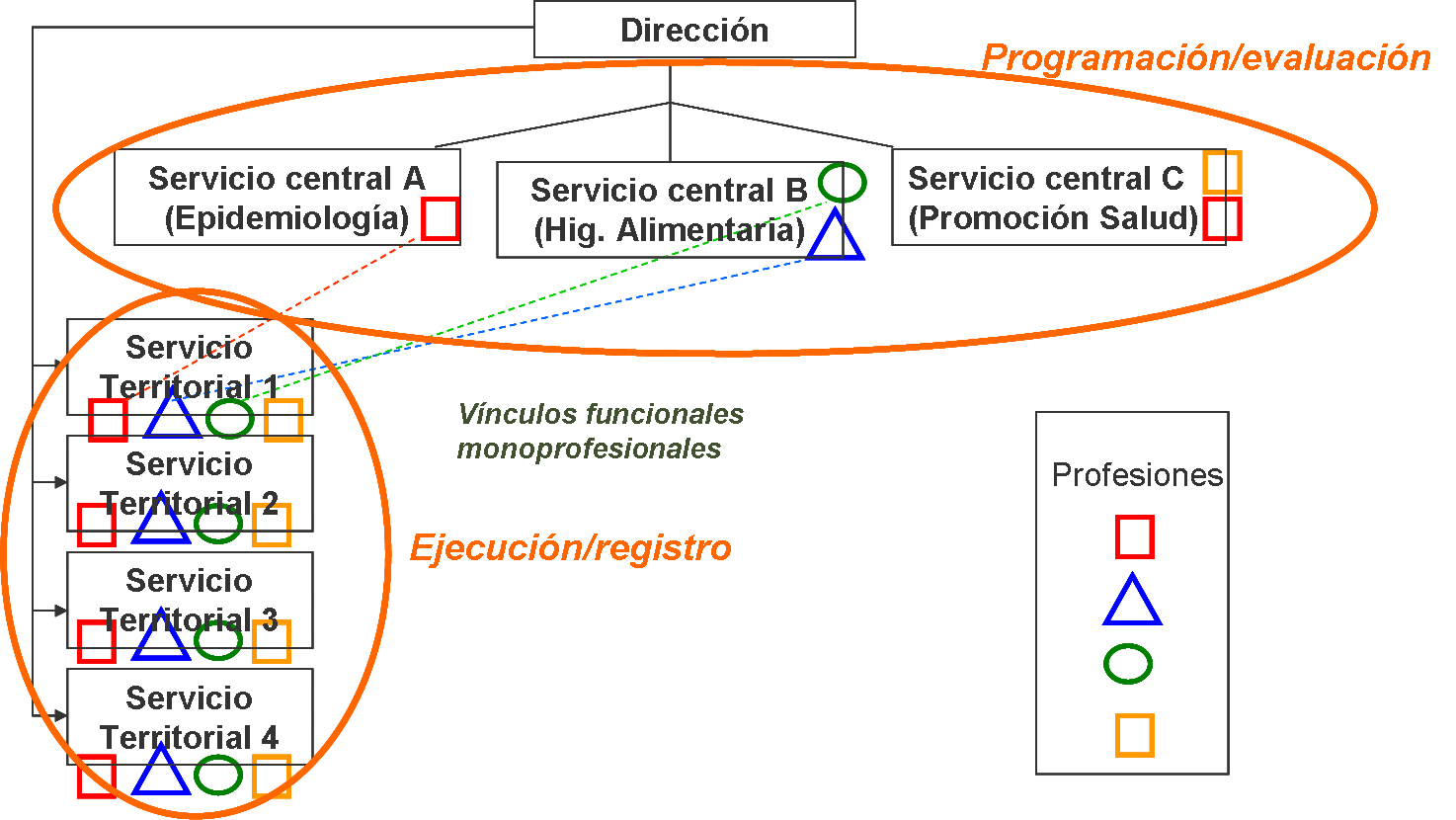
El modelo A: Organización vertical con separación programación y ejecución. Fuente: elaboración propia. Materiales del “Curso critico de programación en Salud Pública”. Javier Segura del Pozo. 2009.
El modelo B: Organización matricial
Se intenta integrar las tres dimensiones:
a) la orgánica jerárquica vertical (por jefes y unidades o servicios monotemáticos o monofuncionales),
b) la funcional horizontal/transversal del programa
c) la territorial de servicios centrales vs. servicios periféricos-territoriales
Se crean nuevos espacios no orgánicos: las comisiones de programas, donde están presentes profesionales de servicios centrales y periféricos, es decir programadores y ejecutores, que comparten información y análisis para el seguimiento del programa. Su misión es evaluarlo, identificar dificultades y promocionar su resolución. Se intenta que estén representadas las distintas profesiones y disciplinas implicadas en el programa y, a ser posible, las distintas unidades, centrales y periféricas, donde se desarrolla el programa. Al frente de la comisión esta el responsable del programa, que puede ser tanto de servicios centrales como de territoriales. Se caracteriza tanto por su liderazgo profesional (experto), como organizativo (por sus habilidades de coordinación y organización). En cada una de las unidades orgánicas hay un responsable o «referente» del programa, que a su vez es miembro de la comisión del programa. Recoge los problemas en su unidad y los hace llegar a la comisión y a su vez hace llegar el producto del trabajo colectivo de la comisión a su unidad.
Las principales características de este modelo organizativo son:
• Predominio de vínculos funcionales (sobre los orgánicos)
• La necesidad de un equipo de dirección cohesionado (cohesión entre jefes de unidades centrales, jefes de unidades territoriales y la dirección), que se crea las ventajas de esta organización y vaya solucionando los problemas y abordando las tensiones esperables
• Es una organización compleja y difícil de gestionar. Hay que preveer y gestionar las tensiones y divergencias de intereses entre los responsables y referentes de programas por un lado, y los jefes de unidades por otro. Entre los servicios centrales y las comisiones de programas.
• Integración del diseño con la ejecución (aumenta la potencia de análisis de problemas-evaluación). Menor tensión entre “centrales” y “periféricos”: se comparten objetivos, se consensúan métodos y se aprende unos de otros. Es mas fácil “ponerse en el lugar del otro” y deshacer estereotipos
• Potencia la dinámica ”inter” (interprofesional o interdisciplinaria)
• La especificidad territorial es mejor considerada
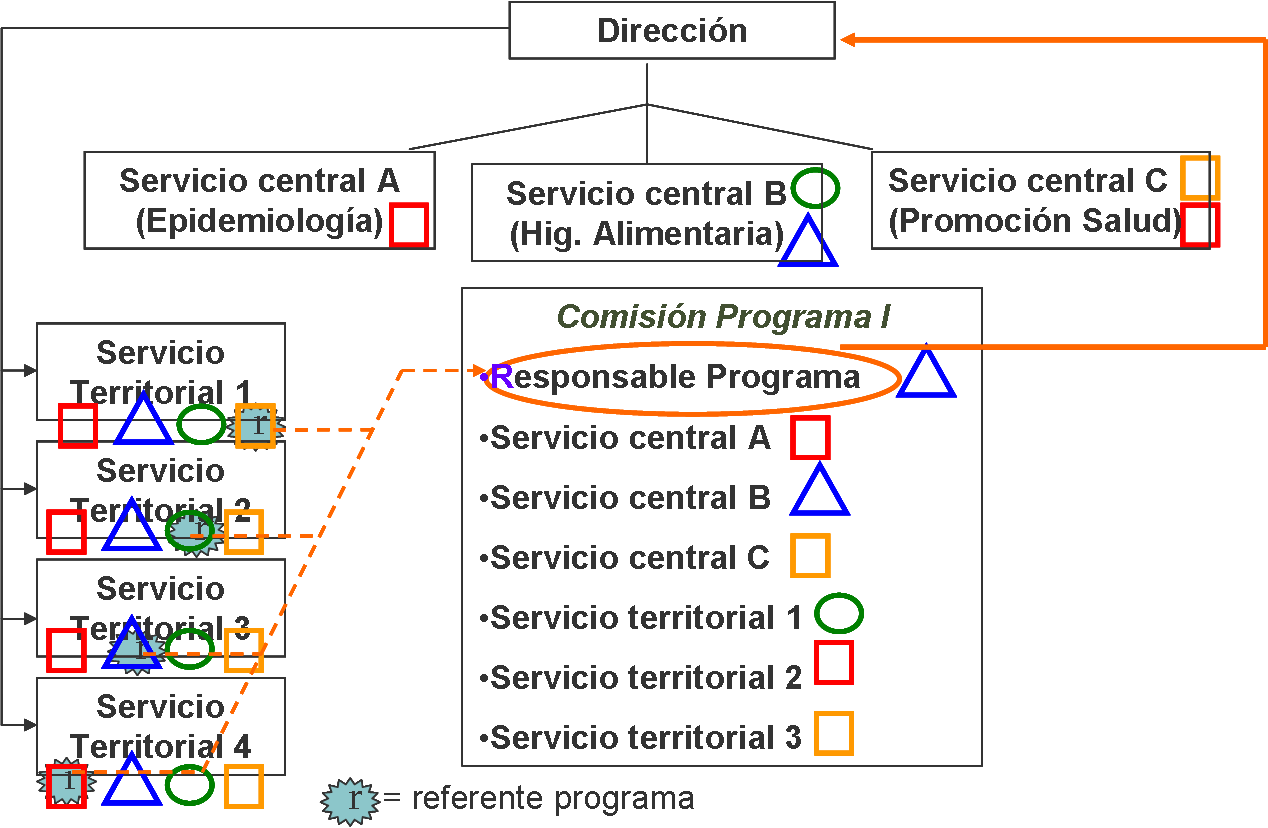
El modelo B: Organización matricial o con Comisiones de Programas. Fuente: elaboración propia. Materiales del “Curso critico de programación en Salud Pública”. Javier Segura del Pozo. 2009.
Como hacer fracasar una organización matricial
Como hemos dicho, la organización matricial es muy compleja y si no se cuida bien y se anticipan los conflictos, es fácil que naufrague. Sin embargo, es una organización ideal para aprovechar la potencialidad de sus profesionales, para facilitar dinámicas interdisciplinarias, para favorecer el compromiso de diferentes niveles institucionales y profesionales con el programa y para el aprendizaje colectivo. Me seria difícil transmitiros los trucos o claves de su éxito, entre otras cosas, porque los desconozco. Sin embargo, si que tengo claro, en base a mi experiencia con este tipo de organización (por mi trabajo en la administración de Salud Pública de la Comunidad de Madrid a lo largo de la década de los 90, durante la que se puso en marcha, y se dejó “morir” -de nuevo-, una estructura matricial similar a la descrita) algunos elementos para su fracaso seguro:
• Insuficiente reconocimiento de referentes y responsables de programas (mediante liberación o exención de otras tareas, remuneración, salarios indirectos…)
• Insuficiente apoyo y supervisión del responsable de programas por un nivel ejecutivo. El responsable del programa debe despachar con alguien con suficiente poder ejecutivo para resolver los problemas identificados. Una pieza clave es el afrontar los conflictos y tensiones que se dan entre la estructura vertical por unidades (con poder ejecutivo reconocido por el organigrama oficial) y la estructura horizontal de programas (generalmente, sin poder ejecutivo reconocido). El responsable de programa no pude estar solo, recibiendo el impacto de esta tensión. Si es un “eslabón débil” (por su falta de reconocimiento institucional, por su dependencia orgánica de un jefe de unidad con el que no se podrá enfrentar sin coste personal, por falta de capacidad de decisión, etc.), su función estará abocada al fracaso. Carecerá de legitimidad ante la organización, ante la comisión de programas y ante el mundo exterior a la institución (trabajo interinstitucional).
• No contemplar la implantación del programa como un proceso de cambio con necesidad de espacios (grupales) tranquilos para analizar las dificultades y resistencias (para crear “equipo”) y necesidad de tiempo
• Falta de apoyo a las demandas de cambios en los recursos y estructura de la organización (presupuestos y plantillas) solicitadas desde los programas. Falta de facilitación de coordinación interinstitucional e intersectorial “por arriba”.
Costes del programa, tiempos técnicos y tiempos políticos
Es decir, hay que considerar que no se pude pretender un proceso de cambio (cambio de una situación de salud y organizativa=programa) sin “costes”. Costes en forma de conflictos (corporativos, grupos de presión, jefes, temor a perdidas de privilegios…), en forma de recursos (necesidad de recursos nuevos, formación de los recursos actuales, etc.) o de tiempo. En este sentido, recordemos que los ritmos de los cambios casi nunca son rápidos. Los cambios necesitan su tiempo. El hecho de que los programas generaran resultados a medio plazo, chocará con los tiempos políticos y las necesidades de resultados visibles a corto plazo (por ejemplo, antes del final de una legislatura). De cualquier forma, como técnicos tenemos que tener en cuenta “el tiempo político”, pues no solo es “el tiempo de los políticos”, sino que es el tiempo del rendimiento de cuentas (de la institución y de sus profesionales) con la sociedad que nos paga.

Considero que es muy importante la información acerca de la salud publica , por lo que me interesa recibir información al respecto
Muy interesante el articulo, todo lo relacionado con la salud publica es importante para todas las personas que trabajamos en esa área, me interesa recibir información actualizada. Gracias.
El tema siempre será necesario en el desarrollo de nuestras comunidades tan cambiantes.. Me interesara recibir y compartir información de este tema..
gracias
Excelente artículo y muy interesante.
buenos días soy la lic. Benicia Albrecht de la Fundación de Lupus del Paraguay me interesaría crear un programa de salud para presentar al MSP y BS de país