![]()
La tos fiera
Tosferina, del latín médico tussis ferina, tos de fiera. Es una infección respiratoria producida por la bacteria Bordetella pertussis y caracterizada por ataques muy intensos de tos convulsa (aquí puede escucharse a un niño, y aquí puede verse y escucharse a un adulto).
Aunque existe vacuna y está incluida en el calendario de vacunación, durante los últimos meses estamos viviendo uno de los mayores picos epidémicos de tosferina de las últimas décadas: en 2023 se notificaron al Centro Europeo para el Control de las Enfermedades (ECDC) más de 25.000 casos, la mayoría en el segundo semestre. Y sólo en el primer trimestre de 2024 se han notificado más de 30.000 casos. Esto no está ocurriendo sólo en Europa, la misma situación se está produciendo en todo el mundo. ¿Significa esto que vuelve la tosferina?
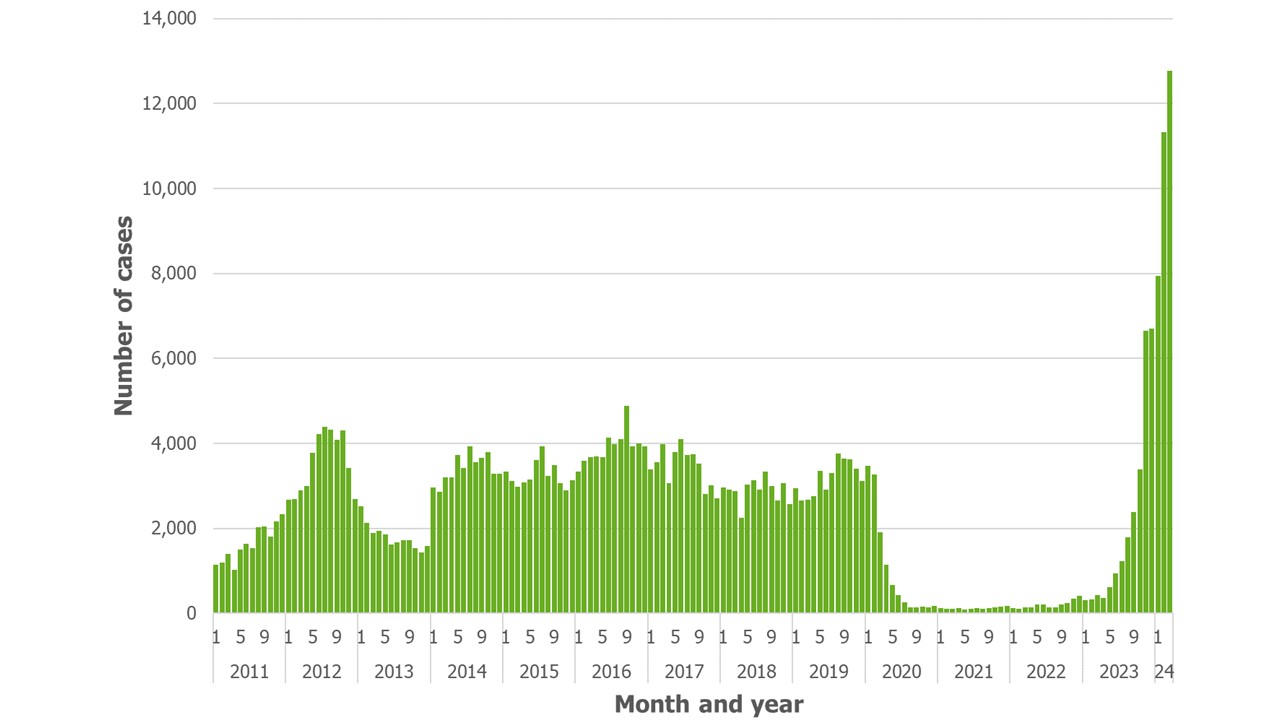
En realidad nunca se fue. Aunque el número de casos se ha mantenido muy bajo desde que se introdujo la vacunación, con oscilaciones estacionales que tienen el máximo en verano y picos epidémicos cada tres a cinco años.
Como otras infecciones respiratorias, la tosferina es una infección autolimitada, es decir, se cura incluso sin tratamiento, aunque a diferencia de otras, puede perdurar semanas o meses, por eso también se llama la “tos de los 100 días”. En algunos casos, sobre todo en bebés de menos de 6 meses de edad y en adultos mayores de 65 años, puede evolucionar a formas graves con diversas complicaciones y alta mortalidad. Puede tratarse con antibióticos, que reducen las complicaciones si se toman en las primeras semanas de la infección, pero la medida más efectiva es la prevención mediante la vacunación.
La primera vacuna contra la tosferina se desarrolló hace ya más de cien años, en 1914, pero fue entre las décadas de los 40 y los 60 del siglo XX cuando se introdujo en muchos países la vacuna combinada DTP, que incluye difteria, tétanos y tosferina (pertussis). Esta vacuna funcionó muy bien, pero el componente de tosferina era un extracto de células de B. pertussis muertas (la llamada vacuna completa, wP, whole-cell vaccine) muy inmunogénica pero que con frecuencia producía reacciones, en algunos casos muy graves. La disminución de la incidencia de la infección y el miedo a las reacciones adversas alimentaron una serie de movimientos contra la vacuna en las décadas de los 70 y los 80 y algunos gobiernos optaron por retirar el componente de tosferina, con el consiguiente aumento del número de casos (Gangaroosa et al., 1998). En los años 80 se introdujo la vacuna acelular (aP), compuesta por varias proteínas (de 3 a 5) de B. pertussis purificadas. Estas vacunas producen menos efectos secundarios y sin embargo son suficientemente inmunogénicas. En general tuvieron buena aceptación y actualmente forman parte de los programas de vacunación en todo el mundo en la formulación DTaP (difteria, tétanos y pertussis acelular).
Pero B. pertussis vive sobre las mucosas respiratorias, con una exposición limitada al sistema inmunológico. Por tanto, aunque la inmunización, natural o artificial, evite las infecciones o reduzca la gravedad de los síntomas, no elimina a la bacteria, que sigue circulando en la población.
Además, la respuesta inmune que induce la vacuna acelular es de corta duración, se va diluyendo con el tiempo. Esto da lugar a una dinámica oscilante: la bacteria está presente en la población, en su mayoría inmunizada, cuando la inmunidad de una cohorte (un grupo de niños vacunados en un período determinado) va decayendo, los individuos continúan protegidos por la inmunidad “de rebaño”, pero conforme pasa el tiempo y las siguientes cohortes crecen, la población susceptible va aumentando hasta que es lo suficientemente grande como para sortear el efecto rebaño y sostener una onda epidémica tras la cual la mayor parte de la población vuelve a ser inmune y el ciclo vuelve a empezar. Esta es la razón de que se produzcan picos epidémicos cada tres a cinco años. Por otra parte, durante la pandemia de COVID-19 el confinamiento disminuyó las interacciones sociales y la incidencia de tosferina bajó a mínimos, como se ve claramente en la gráfica del ECDC. Probablemente esto condujo a una acumulación de la población susceptible mayor de lo habitual que es la que está sustentando el pico epidémico actual.
No hay ninguna duda de que la vacunación contra la tosferina funciona, aunque también es cierto que aún puede mejorarse. Una forma es reforzar la inmunidad añadiendo dosis de recuerdo para adolescentes e incluso dosis periódicas para adultos. Estas medidas ya se han implementado en algunos países y se están considerando en otros. Otra manera es desarrollar nuevas vacunas que induzcan inmunidad prolongada sin producir reacciones adversas, y también se está trabajando en esa línea (aquí un ejemplo). Sin olvidar la importancia de reforzar también la vigilancia epidemiológica y el diagnóstico rápido para detectar y caracterizar cuanto antes los escapes inmunitarios.
Referencias


