![]()
Acinetobacter baumannii: cómo se gesta un patógeno
autores: Jesús Mingorance y José Ramón Paño (Hospital Universitario La Paz)

¿Es Acinetobacter un microorganismo peligroso? Habitualmente no, incluso las cepas hospitalarias más agresivas pueden vivir sobre nuestra piel sin producirnos la más mínima molestia. Las mucosas, el sistema inmune, y la flora saprofita contribuyen a limitar su crecimiento, y muy raramente produce infecciones en individuos sanos. Sin embargo, en las condiciones de una UCI hospitalaria se convierte en un microorganismo patógeno y es capaz de producir tanto infecciones esporádicas como brotes epidémicos. ¿Por qué? Paradójicamente, la limpieza del medio con antisépticos y los tratamientos antibióticos a que están sometidos muchos pacientes producen alteraciones importantes de los ecosistemas microbianos que dejan el campo libre a éstas y otras bacterias oportunistas; además, las barreras físicas que impiden la entrada de bacterias en el cuerpo del paciente están abiertas (los catéteres dan vía libre al torrente circulatorio) ó dañadas (las mucosas respiratorias en un paciente con respiración asistida), y por último los pacientes están debilitados e incluso inmunodeprimidos. En estas circunstancias Acinetobacter tiene ante si un medio libre de competencia, un territorio ideal para aprovechar sus genes de resistencia a los antibióticos, y los de virulencia, que le permiten superar las debilitadas defensas del paciente, es decir, vía libre para invadir al paciente y crecer.
La captura de genes foráneos acumula resistencias
Una característica importante de este grupo de bacterias es su capacidad para tomar ADN de su entorno e integrarlo en su propio cromosoma. Aunque esto no es, ni mucho menos, exclusivo de Acinetobacter, las habilidades de este grupo son realmente pasmosas. Recientemente se ha descrito en una cepa de A. baumannii de origen hospitalario que en una pequeña región de su cromosoma (unas 70 kilobases; cada kilobase es decir cada mil nucleotidos, da mas o menos para un gen) contiene más de 40 genes de resistencia a diferentes antibióticos y antisépticos. El análisis detallado de las secuencias muestra que este fragmento cromosómico es un mosaico genético formado por genes que posiblemente proceden de diversos orígenes, lo que indicaría que es el resultado de múltiples e independientes sucesos de adquisición de fragmentos de ADN procedentes de varias fuentes, por eso reciben el nombre PAIs, o “putative alien regions (regiones supuestamente foráneas)”. La secuenciación de diversos genomas completos de cepas, hospitalarias y no hospitalarias, de Acinetobacter indica que esta región del cromosoma, si bien resulta excepcional por su tamaño, no es una mera curiosidad aislada, sino que refleja un fenómeno común en este grupo de bacterias. Los genomas secuenciados contienen abundantes regiones PAIs en las que se acumulan genes de resistencia y genes de virulencia.
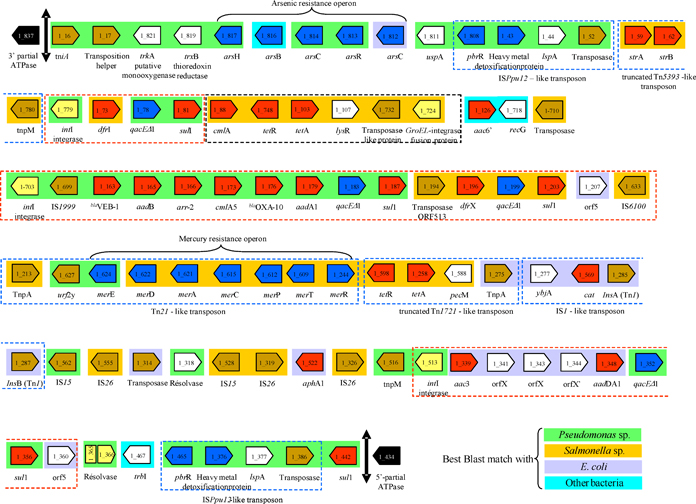 Mapa genético de la región AbaR1 de la cepa AYE de A. baumannii. Esta región, secuenciada por Fournier et al. (2006), contiene genes de resistencia a antibióticos beta-lactámicos, aminoglucósidos, fluoroquinolonas, cloramfenicol, tetraciclinas y rifampicina, además de genes de resistencia a metales pesados y antisépticos. Los colores indican el posible origen de cada fragmento de ADN. En verde, genes similares a los de Pseudomonas; en naranja, genes similares a los de Salmonella; en malva, genes similares a los de Escherichia coli; en celeste, similares a otras bacterias.
Mapa genético de la región AbaR1 de la cepa AYE de A. baumannii. Esta región, secuenciada por Fournier et al. (2006), contiene genes de resistencia a antibióticos beta-lactámicos, aminoglucósidos, fluoroquinolonas, cloramfenicol, tetraciclinas y rifampicina, además de genes de resistencia a metales pesados y antisépticos. Los colores indican el posible origen de cada fragmento de ADN. En verde, genes similares a los de Pseudomonas; en naranja, genes similares a los de Salmonella; en malva, genes similares a los de Escherichia coli; en celeste, similares a otras bacterias.
¿Es o no es un patógeno?
Existe un debate en los medios clínicos sobre si A. baumanii es un patógeno ó no lo es. Aunque parezca sorprendente, no es obvio en absoluto. Como ya se ha comentado se trata de un grupo de bacterias ubicuo y con gran capacidad para sobrevivir y colonizar nuevos nichos. Sin duda son éstas extraordinarias capacidades las que le han permitido adaptarse a un medio nuevo en el que la presión antibiótica puede ser extraordinariamente fuerte como es el medio hospitalario. Si bien es cierto que A. baumannii es portador de gran cantidad de genes de virulencia, también lo es que la mayor parte de los pacientes infectados ya estaban graves antes de la infección (razón por la que estaban en la UCI…), y por ello con frecuencia es difícil determinar si la infección ha tenido algún efecto substancial sobre el curso de la enfermedad del paciente. Se han realizado diversos estudios epidemiológicos para intentar medir las consecuencias de la infección por Acinetobacter en las UCIs hospitalarias pero los resultados no son enteramente satisfactorios; algunos estudios encuentran una relación muy clara entre infección y mortalidad ó morbilidad, y otros no. ¿Cuál es la razón de éstas discrepancias? En los pacientes críticamente enfermos generalmente son varios los órganos vitales comprometidos y la capacidad de respuesta ante una agresión adicional (por ejemplo una infección por A. baumanii) es escasa. Estos factores son variables y difíciles de medir de manera objetiva y como consecuencia los análisis estadísticos para evaluar una asociación entre infección y mortalidad son extraordinariamente complejos y con frecuencia insuficientes. Al margen del debate epidemiológico, la necesidad clínica es, obviamente, tratar la infección. El problema es que, como ya hemos mencionado, las opciones terapéuticas están, en algunos casos, muy limitadas.Cómo se explota un nuevo territorio
Las UCIs hospitalarias conforman un nuevo nicho ecológico, con unas condiciones muy especiales y diferentes a las de cualquier otro ambiente. Este nuevo territorio está siendo colonizado por diversas especies de bacterias, entre ellas las del género Acinetobacter. Aquí, los microorganismos portadores de resistencias a antibióticos pueden crecer sin competencia, y los portadores de genes de virulencia pueden enfrentarse con éxito a los debilitados sistemas defensivos de los pacientes. Surgen así patógenos oportunistas, microorganismos que eran parte de la flora bacteriana de nuestro entorno, y que ahora, en este medio adquieren la capacidad de producir infecciones. Cabe recordar, además, que en un espacio reducido (en términos ecológicos) se reúnen pacientes con patologías y condiciones muy diversas que requieren diferentes tratamientos. En este medio se utilizan la mayor parte de los antibióticos disponibles y en dosis elevadas, lo que quiere decir que la presión antibiótica que se ejerce es altísima, y por lo tanto, aunque parezca paradójico, es aquí, y no en otro lugar, donde los microorganismos multirresistentes encuentran su oportunidad.

hola quisiera saber cual es el manejo q le dan al quirofano al terminar con la cx del paciente con este tipo de bacteria y es aerobia o anaerobia
gracias
Acinetobacter baumannii es una bacteria aerobia que con frecuencia coloniza (habita sin producir enfermedad) las superficies cutáneas (piel) y algunas mucosas (tubo digestivo y tracto respiratorio) de pacientes hospitalizados, habitualmente sometidos a presión (tratamiento) antibiótica. En algunos de estos enfermos, fundamentalmente en los más graves (generalmente en Unidades de Cuidados Intensivos), la realización de alguna maniobra terapéutica, como ventilación mecánica o inserción de catéteres, la bacteria puede llegar a producir una infección. Se puede afirmar con una razonable seguridad que A. baumannii no es una bacteria de quirófano, y que las medidas habituales de precaución de los quirófanos son la mejor herramienta de prevención de la transmisión de este microorganismo.
Mi pregunta es, cuando una persona a sufrido una infeccion de peritonitis fecal y contrajo la bacteria en Cuidados Intensivos combatiendo ambas infecciones con antibioticos; controlando la infeccion de la peritonitis mas no la bacteria. Al saber esto la cambiaron a la unidad de Infectos teniendo la herida abierta sin controlar la bacteria con antibioticos esperando resultados de cultivo, despues le cerraron la herida y a los dos dias la paciente entro en coma sin signos de presion y le faltaba la respiracion, falleciendo al siguiente dia, los doctores diagnosticaron que fallecio por que la bacteria invadio todo su organismo más que tenia otra bacteria. Mi pregunta es, huvo descuido y negligencia por parte del hospital o si en realidad la bacteria no habia manera de controlarla.
A gradezco su colaboracion prestada
Gracias
Antes de nada, quisiéramos decir que lo sentimos por el desenlace de la enfermedad de su familiar.
Cuando una persona tiene, o se sospecha que tiene una infección grave, se inicia tratamiento con antibióticos, aún sin documentación de ningún microorganismo (tratamiento empírico). En el momento del inicio del tratamiento antibiótico se solicitan cultivos para tratar de identificar los microorganismos que hay que combatir (tratamiento antibiótico guiado por cultivos). Para ello, el laboratorio de microbiología trabajará para identificar el microorganismo ó microorganismos responsables (lo que lleva algún tiempo) y realizará un antibiograma, es decir, un estudio de las resistencias y sensibilidades a antibióticos del microorganismo del que se trate (lo que lleva aún más tiempo).
Es muy importante que el tratamiento empírico trate correctamente desde el principio los microorganismos implicados en un paciente con una infección grave. En caso de que no sea así el tiempo que transcurra hasta que el paciente reciba un tratamiento "acertado" juega en contra del paciente. La diversidad de microorganismos que pueden provocar infecciones es inmensa y no se pueden "cubrir" todos ellos en todas las personas porque serían muchos los antibióticos que habría que utilizar a la vez, lo que tendría unos efectos tóxicos inaceptables para el paciente (insuficiencia renal, insuficiencia hepática, toxicidad hematológica, etc). Por eso, a la hora de elegir el antibiótico de forma empírica se tienen en cuenta muchos factores, siempre con la intención de cubrir a la primera los patógenos implicados, sin exponer al paciente a riesgos excesivos. Uno de los factores más importantes a considerar en la elección del antibiótico es la parte del cuerpo en la que se encuentra la infección, que en el caso de la peritonitis no suele incluir Acinetobacter. La elección empírica de antibióticos, es cada día más complicada, fundamentalmente por el creciente número de resistencias de los microorganismos a los antibióticos. Como puede comprobar, se trata de un círculo vicioso del que en el momento actual es difícil salir. Si una persona sufre una infección por una bacteria resistente al tratamiento empírico inicial, es posible que no reciba un tratamiento eficaz hasta que se obtengan los resultados del laboratorio de microbiología, y eso, como hemos comentado, requiere un tiempo, que en ocasiones puede ser vital.
Tengo un paciente con curas domiciliarias, por una úlcera por presión en cadera derecha 17 cm por 7 cm, con afectación de todos los planos (incluido muscular). Está muy exudativa y desprend mal olor. El cultivo da positivo a Acinetobacter baumanii/haemolyticus. Que tratamiento tendría que darle considerando que es un enfermo que no está en un ámbito hospitalario?.
Hola César,
gracias por el interés, pero nosotros no somos un consultorio médico, por lo que ni estamos capacitados ni autorizados para responder este tipo de preguntas.
Le aconsejo se dirija a su médico de familia que seguramente sabrá guiarle en el tratamiento que puede seguir.
Un saludo
Miguel Vicente
Buenas,
Me gustaria saber si existe riesgo para el personal al cuidado de pacientes que esten infectados por la bacteria y en caso afirmativo, cuales son las recomendaciones a adoptar.
Saludos.
No, no existe riesgo conocido para personas en buen estado de salud.
Hola. Soy estudiante y en mi proyecto me piden aislar acinetobacter de una muestra de lodos, y quisiera saber si hay algun medio selectivo para esta bacteria.
Además leía en otra pagina web que ademas de su morfologia variable puede ser en ocasiones Gram positivo. ¿Es posible esto?
Puedes encontrar una descripción del procedimiento de enriquecimiento en muestras de suelo ó lodos en:
Baumann, P.; 1968. Isolation of Acinetobacter from soil and water J. Bacteriol., vol. 96, pp. 39–42
Respecto al Gram, Acinetobacter tiene una pared celular típica de Gram-negativos, pero en ocasiones durante la tinción Gram no se destiñe bien y por ello puede parecer Gram-positivo, pero se trata de un artefacto de la tinción, probablemente relacionado con alguna modificación de la membrana externa ó la pared celular.
en nuestro hospital se han detectado aproximadamente ya 65 casaos de acinetobacter baumannii no se han tomado medidas apropiadas para evitar mas brotes, nuestra pregunta esta encaminada a la limpieza de las areas donde se encuentran estos pacientes que que germicidas o que sustancias favorecen a la destrucciön de el acinectobacter o que podemos hacer para detener esta contaminacion que a nuestras autoridades y medicos no les interesa. gracias
Para el estudio epidemiologico de un brote por acynetobacter de que objetos aparte del paciente se deben hacer cultivos .Esta indicado tomar cultivos de superficies como mesas , camas , circuitos de ventiladores etc . ??
RESPUESTA A Lily Imelda
Recomendaciones de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC), protocolo 26, Cultivos de vigilancia epidemiológica de bacterias resistentes a los antimicrobianos de interés nosocomial, 2007 (http://www.seimc.org/documentos/protocolos/microbiologia/)
«Dada la complejidad de la epidemiología de las infecciones por A. baumannii multirresistente, es adecuado considerar la toma de muestras tanto del paciente como de muestras ambientales.
Las muestras de vigilancia en pacientes que se han evaluado más frecuentemente incluyen esputo y exudado de traqueostomía, heridas, axila/ingle y frotis rectal. En un estudio español sobre detección de A. baumannii en distintas muestras de vigilancia en pacientes de UCI, se identificó el microorganismo en el 75% de las muestras axilares o faríngeas y en el 77% de los frotis rectales; la combinación de muestras axilar-faríngea y axilar-rectal permitió la identificación en un 90% de los pacientes, cifra que alcanzó el 96% para la combinación de muestra faríngea-rectal.
Las muestras ambientales a considerar pueden ser muy diversas. Se ha descrito contaminación por A. baumannii en componentes de los equipos de respiración asistida, líquidos diversos, medicaciones multidosis, ropa de cama, transductores de presión no desechables y se ha encontrado también en las superficies de mobiliario (carros de curas o de mediciación) que rodea a los pacientes. «
Hola buenas tardes, mi pregunta es, un paciente recien salido de quirófano, y trasladado a la UCI, a las 48h. se le extuba sin incidencias, y dias mas tarde empieza empeoramiento respiratorio, con lo que obliga ventilación mecánica y con el estudio microbiologico detectan cultivo de AB: Acinetobacter (Neumonía). Se le hace una traqueotomia y evoluciona desfavorable desde el punto de vista respiratorio hacia un estado de SDRA SEVERO, los cultivos muestran la persistencia de Acinetobacter y a pesar la antibioterapia dirigida muestra un empeoramiento progresivo respiratorio con importante retencion de CO2. Dias mas tarde empeoramiento de función renal, hasta que el paciente fallece en fracaso multiorgánico refractario. Posteriormente al EXITUS se recibe cultivo de AB en el que se aisla Acinetobacter en rango de infección.
1º- ¿Acinetobacter fue la causa del empeoramiento renal?
2º- ¿Qué significa SDRA SEVERO?
3º- ¿Qué es el EXITUS?
Todo esto fue a causa de un Cáncer de Cólon, el paciente ingresó el 25 de Agosto de 2010, el 26 entró en quirófano y se le practicó una colostomía. Le dieron el alta el día »31», CUATRO DIAS DESPUES A LA OPERACIÓN. Permaneciendo en casa con la medicación, empezando vómitos, fiebre, y la primera cita que dieron fue para el 20 de Septiembre, dia en el que nos dijeron que los dolores eran normales despues de una operación asi….Pues el 22 de Septiembre ingresó de URGENCIA ingresando en quirofano esa misma noche, lo siguiente es lo que redacto en el primer párrafo.
Me gustaría pedir consejo y orientación si en esto podría haber negligencia médica por parte de la primera operación, tambien saber si despues de la segunda operación y contraer Acinetobacter era inevitable que el paciente falleciera.
Muchas gracias.
La infección en un paciente crítico ni implica ni excluye negligencia, la colonización de nuestro cuerpo por microorganismos es un proceso natural y dinámico que se produce desde que nacemos y a lo largo de toda nuestra vida; en el paciente crítico hay muchos factores que alteran este proceso que puede entonces acabar desembocando en una infección. Los factores más importantes están más relacionados con la propia condición del paciente: historial clínico y reserva funcional (capacidad de respuesta), estado del sistema inmunológico, enfermedad subyacente, heridas quirúrgicas, tratamientos antibióticos.
Acinetobacter baumannii es un microorganismo común en nuestro entorno, nos encontramos con él a diario, pero no tiene capacidad para producir infección en una persona sana. Al problema de la vulnerabilidad de los pacientes críticos hay que añadir el de la selección de resistencias a antibióticos, como se comenta en el blog.
En respuesta a sus preguntas:
1º.- El riñón es uno de los primeros órganos que fracasa en los pacientes graves, puede ser resultado de la infección, o de la enfermedad subyacente.
2º.- SDRA: síndrome de distrés respiratorio agudo, complicación respiratoria muy grave que puede resultar de la infección, o de la enfermedad subyacente del paciente.
3º.- EXITUS: fallecimiento.»
Hola mí papá entró al hospital por problemas cardiacos salió del hospital dos días bien en casa y después vomito temperatura y se quedó dormido ingreso de nuevo al hospital en un estado grave nos dicen que tienen está bacteria ahora está con respirador y demás cosas riñón hígado corazón y demás no funcionan bien las esperanzas son pocas dicen los doctores puede recuperarse mí papá?
Respuesta a Juan Vega
Hola Juan,
como decimos en la información del foro no nos compete el hacer comentarios sobre casos clínicos. Lamento en primer lugar los problemas de salud que afectan a tu padre. Nadie mejor que los médicos que le están tratando para poder hacer un diagnóstico, ya que ellos tienen conocimiento directo de lo que le ocurre. También son ellos los que pueden comprobar el estado general de salud de tu padre, algo muy importante en este tipo de infecciones que suelen atacar a las personas que por una u otra razón distinta a la infección están ya debilitadas.
Mis mejores deseos
Miguel
mi hermano tiene este problema a consecuencia de una caída mi pregunta es se va a curar y es alcolico tambien.
Hola buenas tardes; mi nombres es Hugo Cesar Navarro y tengo dudas: hace aproximadamente 4 meses tube contacto con un paciente con Acinetobacter pero nos dimos cuenta como hasta los 15 dias de estarlo cuidando, despues de ahi tubimos algunos cuidados como de ponernos bata y guantes, el paciente duro casi dos meses con nosotros en la terapia intensiva y despues se fue, despues de como un mes ya no tubimos pacientes se quedo sola la terapia, y cuando volvimos a tener paciente en la misma terapia peroi en otro cuarto como a los 10 dias inicio con bacteremia y dio positivo a Acinetobacter, despues de eso me cambiaron de servicio y me quede con la duda de si me lo pude haber colonizado y llevarmelo a mi casa; hace dias realice unos cultivos en mi casa y en los muebles salio positivos a Acinetobactery a Diphteroides; que no se que sea eso? en el piso se encontro Pseudomona y estoy muy asustado; que puedo hacer? ayudenme ya que tengo niños cerca de mi. hay halgo para sacar esta bacteria de mi casa? ayudenme por favor.
buenos días encontré su pagina me gusto espero que me ayuden en algo, el 13 de diciembre operan a mi hermano en x hospital de una reccesion de tumor c5 – c7, estuvo en uci 3 días, luego hospitalizado hasta el 22 de dic, viajamos a otra ciudad y cuando le fueron a quitar la sutura de la herida se abrio y comienzo a supurar aparentemente era seroma, lo hospitalizamos en otro hospital x donde lo ingresan a cirugía el 31 de diciembre pero no toman cultivo, después sigue drenando por la herida toman cultivo y sale a. baunanni. mi pregunta es donde se contamino mi hermano en el primer hospital o en el segundo, les agradecería que me ayudaran. gracias
maria jose te respondo
soy enfermero jefe de la unidad de cuidados intensivos de una prestigiosa clinica en colombia
referente a tu pregunta en cualquier sitio sea hospitalario o extra hospitalario se puede contraer ya que esta bacteria se encuentra en todos los lugares
este bicho se apodera de las personas inmunosuprimidas en este caso tu hermano tenia una herida quirurgica sobre infectada ya que supuraba material seroso quiere decir material sanguinolento con olor entro por el orificio y empezo hacer daño
hoy en la mañana intente reanimar con mi equipo medico a una paciente con A BAUMANII la cual fue imposible ya que esta bacteria la mayoria de las veces matan los pacientes por que formar inmuniosupresion a los antibioticos es duro y dificil como personal de salud conocer las concecuencias pero referente a lo tuyo para mi fue contraida la bacteria en cuidado en casa ya que no acudio inmediatamente a una area hospitalaria
y lo de los cultivos se toman cuando se observa alguna anormalidad
hugo cesar navarro
respondo tu pregunta
en toda superficie sobre la fas de la tierra existen miles de bacterias
puedes ayudar a inactivar las bacterias utilizando hipoclorito puro sin mezclar
se hecha sobre toda tu casa paredes puertas piso ventanas etc
luego de eso a los 2 dias
consigues un desinfectante que se llama virkol lo mezclas con agua y limpias toda tu casa de nuevo
normalmente esto se hace cuando hay pacientes criticos en casa
se que no es un consultorio pero para muchos puede servir y mas cuando tenemos personas cercanas con enfermedades
Hola soy estudiante de Microbiología y quisiera saber cuales son las pruebas bioquimicas que se realizan para A. bumanii. Sus caracteristicas, morfologicas etc
Gracias
Hola, tengo un familiar que luego de un paro respiratorio por antecedentes de asma cronica fue atendida en ambulatorio, donde fue entubada 2 veces, y dos dias despues llevada a una clinica bajo condiciones de cuidados intensivos, con signos de graveda y sedada, fue evaluada y diagnosticada con shock septico, y ahora tiene Acinetobacter baumannii y hongo en pulmones,estos muy congestionados. ?puede ser combatido esta bacteria con antibioticos pudiendo exterminarse o puede causar muerte?
Hola Yazi Mari,
lamentando los problemas de tu familiar, te remito a lo que se describe en el artículo y a lo que se advierte en la columna de la derecha del foro:
«El contenido de este foro es estrictamente científico y docente, no es un consultorio de salud. Por ello ni estamos capacitados ni autorizados para responder a consultas de carácter médico-sanitario que expongan casos personales.»
Con mis mejores deseos para tu familiar y para ti te envío un saludo
Miguel
q mediddas de precaucion y limpieza e superficies deben tener
los centros de cuidadosal nvejeciente luego q piden q activen un protocolo por esa bacteria.
SOY ESTUDIANTE DE ENFERMERIA Y POR TENER UNA MANILLA EN EL PIE (TOBILLO) PUEDO OBTENER LA BACTERIA
HOLA, ME IBAN A OPERAR PARA SACARME LA MATRIZ Y EN LOS ESTUDIOS PREOPERATORIOS, RESULTO QUE EN LA ORINA ME SALIO A. BAUMANNII, ME INTERNARON PARA MEDICARME POR 5 DIAS PARA CONTRARESTAR LA BACTERIA Y ME CANCELARON LA OPERACION, PARA DE NUEVO MANDARME HACER ESTUDIOS DE LA ORINA, AUN NO TENGO DE NUEVO LOS RESULTADOS, MI PREGUNTA ES, ESPERANDO EN DIOS QUE LOS RESULTADOS AHORA SALGAN SIN ESA BACTERIA, CUANDO YA LA TUVIMOS QUEDA UNO MAS PROPENSO AUN PARA VOLVER A CONTRAERLA, ME CONSIDERO SANA, HAGO MUCHO DEPORTE, HASTA AHORITA NUNCA ME HAN OPERADO, NI HE TENIDO UNA ENFERMEDAD GRAVE, EN MI FAMILIA YA SE HICIERON ESTUDIOS Y SALIERON BIEN, QUE PUEDO HACER PARA EVITARLA, SI NO HUBIESE SIDO POR ESOS ESTUDIOS YO NO SABRIA NADA DE ESTO, PORQUE NO TENGO ABSOLUTAMENTE NINGUN SINTOMA, NI MOLESTIAS.
ESPERANDO SU RESPUESTA, MUCHAS GRACIAS.
Respuestas a Griselle, Yudy y Alma:
gracias por los comentarios. Como se indica en el foro, no somos un consultorio médico. Lo que se expone en el foro es una información científica y no médica. No podemos contestar a consultas personales ni estamos capacitados para realizar diagnósticos médicos. Para ese tipo de consultas por favor diríjanse a su médico de cabecera que es el profesional capacitado para responderlas.
Un saludo
Miguel Vicente
HOLA BUENAS NOCHE ESPERO ME PUEDAN ORIENTAR. TENGO A MI MAMDRE HOSPITALIZADA CON NEUMONIA Y LOS MEDICOS ME DICEN QUE ES A RAIZ DE LA BACTERIA ACINETOBACTER BAUMANNII LE ESTAN TRATANDO CON IMIPENEM TIENE OCHO DIAS Y NO LE A DEJADO DE DAR FIEBRE YA TIENE 8 DIAS Y LA FIEBRE ES CONSTANTE QUISIERA SABER SI ESA BACTERIA PUEDE DESAPARECER O ES MORTAR.
LES AGRADEZCO SU RESPUESTA.-
Hola Jean,
lamentando los problemas de salud de tu madre, te remito a lo que se describe en el artículo y a lo que se advierte en la columna de la derecha del foro:
“El contenido de este foro es estrictamente científico y docente, no es un consultorio de salud. Por ello ni estamos capacitados ni autorizados para responder a consultas de carácter médico-sanitario que expongan casos personales.”
Con mis mejores deseos para la salud de tu madre y para ti te envío un saludo
Miguel
es una bacteria de flora normal o no?
Hola José,
No se le considera parte de la flora normal, pero sí puede encontrarse ocasionalmente en la piel, en la cavidad nasofaríngea, e incluso formando parte de la flora intestinal en personas sanas, aunque muy probablemente se trata de colonizaciones transitorias. Se trata de un microorganismo ubicuo, se encuentra en nuestro entorno, en algunos alimentos, en el agua, y por tanto es fácil tener contacto con él. La colonización transitoria de una persona sana por A. baumannii es parte de la dinámica natural de la flora microbiana y no supone ningún riesgo.
Me detectaron baumanni en mis riñones quisiera saber si la infección puede pasarse amis pulmones
Respuesta a Marcela.
Con la información que nos da es bastante difícil responder. Acinetobacter baumannii puede producir neumonía en pacientes sometidos a ventilación asistida o pacientes inmunocomprometidos, pero raramente si su función pulmonar es normal. No obstante, si tiene una infección renal, probablemente debería ser tratada, aunque insistimos, con la información aportada es difícil responder.
Por otra parte, como comentaba Miguel anteriormente lo que se expone en el foro es una información científica y no médica. No podemos contestar a consultas personales ni estamos capacitados para realizar diagnósticos médicos. Para ese tipo de consultas por favor diríjanse a su médico de cabecera que es el profesional capacitado para responderlas.
A mi mamá le practicaron cirugía de manga gástrica y a los días de alta la llevé con sepsis a urgencias. Pensaban en probable fugas. Aparte de que tiene fugas ahora tiene esta bacteria Acinetobacter. Y ya tiene un antibiograma. Y le están pasando los antibióticos. Cuanto tarda en erradicar la bacteria en su cuerpo?
Hola a todos,
se cierran los comentarios a este artículo porque nadie parece entender que este foro no es un consultorio médico que no puede dar respuestas a casos clínicos particulares.
Para consultas médicas sobre un enfermo es bueno dirigirse al médico responsable de tratarle.
Se desaconseja por completo la automedicación.
Salud a todos
Miguel Vicente